Tratamiento combinado de hialuronidasa más carboxiterapia en necrosis isquémica por infiltración de ácido hialurónico.
A propósito de un caso
plus carboxytherapy in ischemic necrosis
due to hyaluronic acid infiltration. A case report
Introducción
La necrosis isquémica secundaria a infiltración intravascular de ácido hialurónico es muy poco frecuente en relación al número de procedimientos que se practican a nivel mundial1. En los casos informados de necrosis secundaria a la inyección de ácido hialurónico fue determinante la rápida actuación por parte del médico. El médico que practica la infiltración de materiales de relleno con fines estéticos debe conocer el protocolo de actuación ante la presencia de signos isquémicos que alertan de una posible necrosis del tejido; lo que será clave para la supervivencia del área afectada2,3. Las recomendaciones de la literatura son claras; siendo la primera de ellas la inyección inmediata de hialuronidasa. También debe valorarse la administración de vasodilatadores localmente para devolver la máxima irrigación sanguínea a la zona. El vasodilatador por vía tópica más comúnmente utilizado es la pasta de nitroglicerina4,5.
La carboxiterapia es una técnica para administrar dióxido de carbono (CO₂) por vía transcutánea. El CO₂ posee un notable poder vasodilatador6, y podría tener relevancia en la revascularización tisular ante una isquemia por inyección directa de ácido hialurónico en el lecho vascular o por la compresión ejercida por el depósito del mismo en el área perivascular.
El objetivo del presente trabajo es analizar si el uso de la carboxiterapia, tras la aplicación previa de hialuronidasa, puede ser de utilidad en la isquemia tisular provocada por la infiltración de ácido hialurónico.
Caso clínico
Se presenta el caso de una mujer de 47 años, que refiere haber sido tratada con anterioridad mediante inyecciones de toxina botulínica y ácido hialurónico. Acude a consulta porque desea mejorar la zona perioral. Previa anamnesis y valoración se decide que el tratamiento más apropiado sería emplear ácido hialurónico, eligiendo Restylane® Refyne (Galderma, Uppsala, Suecia) para atenuar las arrugas peribucales. Se inyectó 1 ml del producto mencionado utilizando aguja 30 G x 12 mm a nivel subdérmico y mediante infiltraciones retrotrazantes en toda el área peribucal (Figura 1).
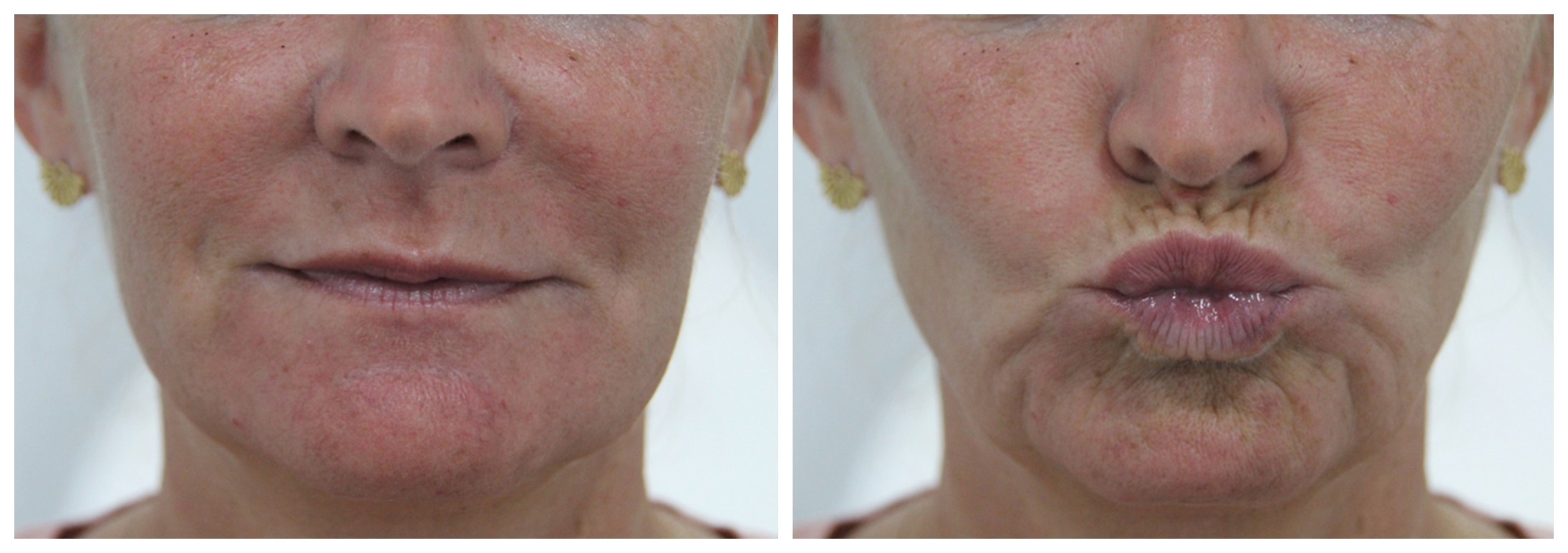
Inmediatamente después de haber infiltrado en el labio inferior desde la comisura izquierda, se apreció blanqueamiento del área infralabial inferior desde comisura hasta la mitad del labio. Se procedió a masajear enérgicamente la zona durante 10 minutos sin que se apreciaran signos de reperfusión de la zona, iniciando el protocolo de actuación en estos casos (Figura 2).
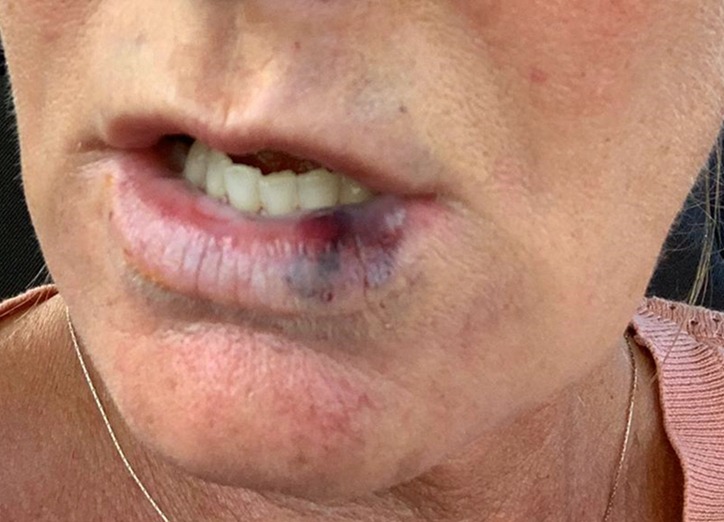
Bajo la sospecha de que fuera un efecto isquémico secundario a la inyección de ácido hialurónico, se inyectaron 50 UI de hialuronidasa en varios puntos sobre el territorio irrigado por la arteria labial inferior (Figura 3). La zona inyectada presentó hiperemia indicando reperfusión del tejido. A la paciente se le permitió ir a su domicilio con la recomendación de acudir de nuevo a consulta al día siguiente. Cuando se exploró de nuevo a la paciente pasadas 24 horas, se observó una pequeña área de necrosis isquémica que se extendía sobre la mucosa del labio rojo inferior hasta alcanzar la comisura. También se apreció hematoma y edema localizado asociado. Se inyectó de nuevo hialuronidasa, aumentando la dosis hasta 150 UI, sobre la zona de perfusión de la arteria labial inferior izquierda y, también, de la arteria facial izquierda ipsolateral. Además, para favorecer más aún la perfusión de la zona, se decidió inyectar perilesionalmente CO₂ transcutáneo, en flujo de 20 cc/minuto hasta liberar un volumen de unos 20 cc (CDT® Light TS, Carbomed, Milán, Italia). A la paciente también se le prescribió tratamiento por vía oral: ciprofloxacino 500 mg cada 12 horas; más prednisona 60 mg, ácido acetilsalicílico 100 mg y Omeprazol 40 mg cada 24 horas (Figura 4).
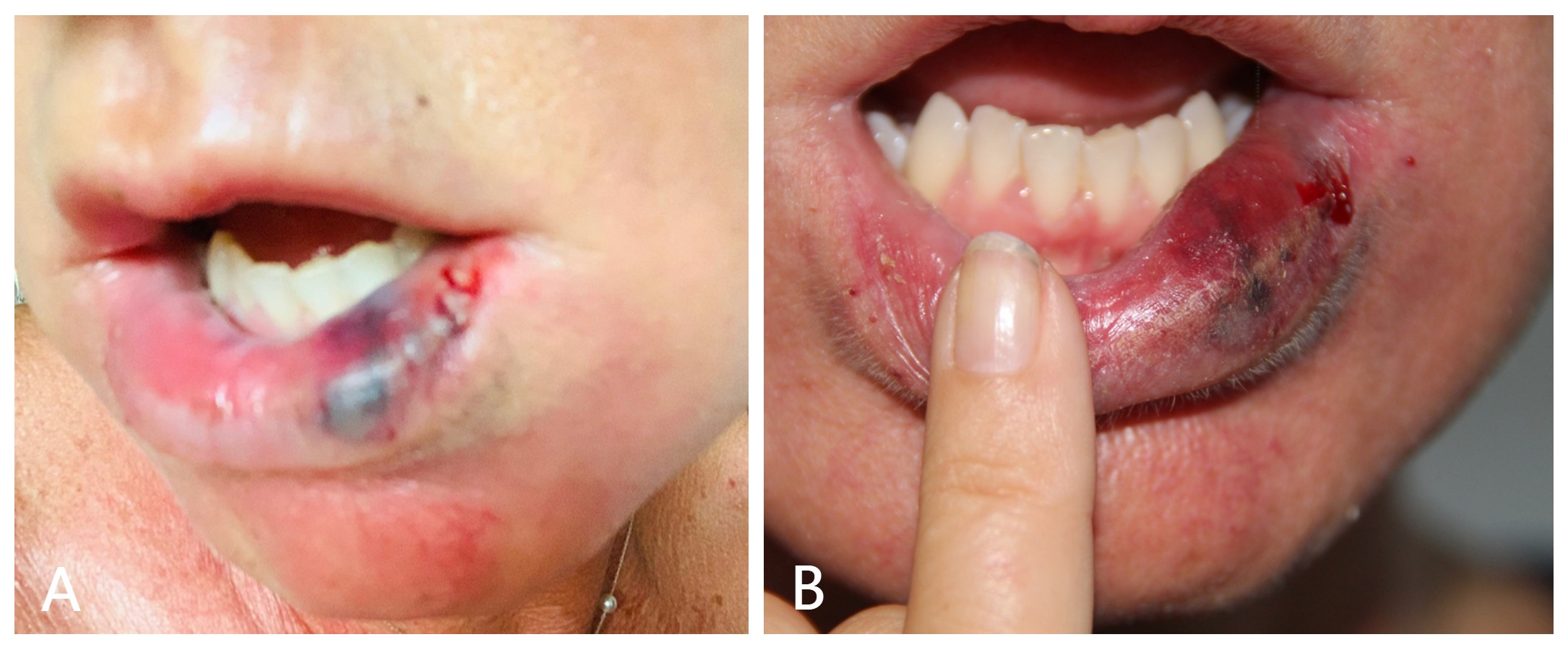
Se decidió citar a la paciente cada día para seguir la evolución del cuadro clínico, administrando nuevamente carboxiterapia. A las 48 horas (segundo día) de presentar la isquemia, ya se pudo apreciar que la zona presentaba hiperemia, con edema y hematoma más extenso que al inicio, y la presencia de una zona necrótica en la mucosa del labio inferior cercana a la comisura bucal (Figura 5).
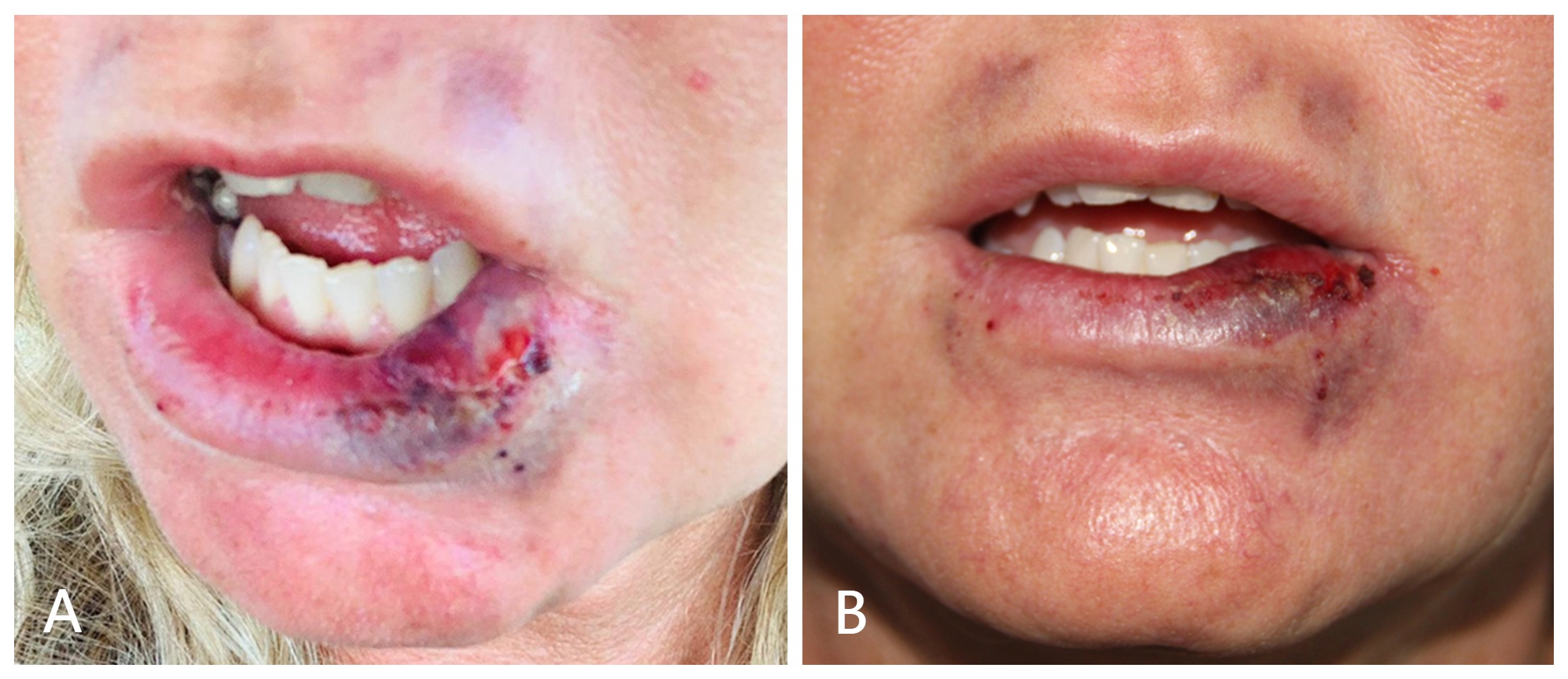


Al tercer día pudo apreciarse una clara mejoría; el área necrótica había disminuido y la mucosa presentaba signos de recuperación, por lo que se decidió no infiltrar de nuevo la zona para no traumatizarla en exceso y dar tiempo a la absorción del edema y el hematoma. Al cuarto día persiste la mejoría de la zona, con desaparición del área de necrosis y clara disminución del edema y el hematoma acompañantes. La mejoría avanza claramente en el quinto día, con signos evidentes de recuperación de los tejidos implicados (Figura 6). Por último, en la evaluación del sexto día se constata la desaparición del edema y la práctica eliminación del hematoma (Figura 7).
Discusión
La necrosis, definida como “la muerte de la mayoría o todas las células de un órgano o tejido debida a enfermedad, lesión o fallo de suministro sanguíneo”, es una de las complicaciones más severas y temidas en la práctica de la medicina estética3. Normalmente se debe a la interrupción del aporte sanguíneo. En caso de deberse a material de relleno inyectable; éste puede ejercer compresión vascular externa, o bien ser la consecuencia de la obstrucción del vaso por inyección directa4.
La incidencia de necrosis inminente tras un tratamiento médico de relleno dérmico es muy baja, está estimada en un 0,001%, 1 caso por cada 100.000 procedimientos5. Aunque ningún material de relleno puede ser considerado ideal y exento de riesgo; las inyecciones de ácido hialurónico por motivos estéticos son una de las actuaciones más seguras5,7. No obstante, debe tenerse en cuenta que cada año se realiza un mayor número de procedimientos, al tiempo que se realizan nuevas indicaciones, y éstas se aplican a nuevas áreas. Por estas razones, debe prestarse la máxima atención a la presentación de cuadros isquémicos2,3,8.
El protocolo establecido para el tratamiento de esta complicación se basa en el uso de la hialuronidasa8,9. La hialuronidasa es una endoglicosidasa que hidroliza los disacáridos que forman el ácido hialurónico8. Existe una considerable evidencia para su uso “off-label” en el manejo del compromiso vascular por inyección intravascular accidental o compresión externa de vaso10. También se han propugnado los vasodilatadores como coadyuvantes en el protocolo de actuación ante una necrosis isquémica, cuya finalidad sería aumentar el flujo de sangre en el área dañada5. No obstante, hay controversia sobre si incrementar bruscamente el flujo sanguíneo acarrearía un aumento y/o prolongación de los mecanismos inflamatorios11.
La carboxiterapia ejerce una acción vasodilatadora, además de hemorreológica y de neoangiogénesis, a través del denominado efecto Bohr. La acidificación tisular por el CO₂ disminuye la afinidad de la hemoglobina por el oxígeno, desplazando la curva hacia la derecha, lo que se traduce en un aumento de la oxigenación tisular12. Estos beneficios han sido bien estudiados en angiología, así como en cirugía plástica y reparadora12‑14. Por ello, la infiltración transcutánea de CO₂ podría ayudar a la reperfusión de un tejido dañado por una isquemia, aunque faltan evidencias que soporten esta hipótesis.
En el caso que se presenta se sustituyó la pasta de nitroglicerina por infiltración transcutánea de CO₂ como agente vasodilatador. La rápida restauración y recuperación del tejido dañado hace pensar que este tratamiento podría ser una herramienta más a tener en cuenta en caso de necrosis secundaria al empleo de ácido hialurónico como material de relleno.
Conclusiones
El empleo de hialuronidasa debe ser la primera medida a tomar si se objetivan cambios tisulares indicativos de necrosis.
La carboxiterapia puede suponer un recurso terapéutico más en el tratamiento de las necrosis secundarias a compresión vascular o a inyección intraluminal.
No obstante, se precisan estudios rigurosos en un grupo suficientemente amplio de pacientes.
Bibliografía
- International Society of Aesthetic Plastic Surgery (ISAPS). International Survey on Cosmetic/Aesthetic Procedures Performed in 2018.
- DeLorenzi C. New High Dose Pulsed Hyaluronidase Protocol for Hyaluronic Acid Filler Vascular Adverse Events. Aesthet Surg J. 2017;37(7):814‑825. https://doi.org/10.1093/asj/sjw251
- Necrosis. Oxford Dictionaries site. Consultado el 31 de Julio de 2019. https://oxfordlearnersdictionaries.com/definition/english/necrosis
- King M. Guideline: Management of Necrosis. J Clin Aestht Dermatol. 2018 Jul; 11(7): E53‑E57.
- King M, Convery c, Davies E. The use of hyaluronidase in aesthetic practice. J Cin Aesthet Dermatol. 2018 Jun; 11(6): E61‑E68.
- Naranjo P. Técnica de carboxiterapia en las alteraciones estéticas del contorno corporal en Medicina Estética y Antienvejecimiento. Fernández-Tresguerres JA et al. Ed. Médica Panamericana. 2ª Ed. Madrid. 2012.
- Tejero P. Efectos secundarios de los implantes tisulares: situación actual, protocolo de prevención y tratamiento. Tesis doctoral. 2012. https://eprints.ucm.es/21073/1/T34433.pdf
- Ciancio F, Tarico MS, Giudice G, Perrotta RE. Early hyaluronidase use in preventing skin necrosis after treatment with dermal fillers: Report of two cases. F1000Res 2018 Sep 3 (revised 2019 Apr3); 7:1388. https://doi.org/10.12688/f1000research.15568.2
- Chen Y, Zhang YL, Luo SK. Experimentally induced arterial embolism by hyaluronic acid injection: Clinicopathologic observations and treatment. Plast Reconstr Surg. 2019; 134 (4): 1088‑1097. https://doi.org/10.1097/prs.0000000000005456
- Kim DW, Yoon ES, JIYH, Lee BI, Dhon ES. Vascular complications of HA fillers and the role of hyaluronidase in management. J Plast Aesthet Surg J. 2011; 64:1590‑1595. https://doi.org/10.1016/j.bjps.2011.07.013
- Sykes JM. Commentary on: New High Dose Pulsed Hyaluronidase Protocol for Hyaluronic Acid Filler Vascular Adverse Events. Aesthet Surg J. 2017; 37(7):826‑827. https://doi.org/10.1093/asj/sjx018
- Brochado TMM, de Carvalho L, Di Pietro N, Oliveira RJ, Antoniolli A. Carboxytherapy: controls the inflammation and enhances the production of fibronectin on wound healing under venous insufficiency. Int Wound 2019; 16(2):316‑324. https://doi.org/10.1111/iwj.13031
- Khiat L. Leibbaschoff GH. Clinical Prospective Study on the use of subcutaneous carboxytherapy in the treatment of diabetic foot ulcer. Surg Technol Int. 2018; 32:81‑90.
- Saito I. Effect of local application of transcutaneous carbon dioxide on survival of random-pattern skin flaps. J Plast Reconstr Aesthet Surg. 2018; 71(11):1644‑1651. https://doi.org/10.1016/j.bjps.2018.06.010

