Rinomodelación con rellenos inyectables. Revisión sistemática de evidencias, resultados y complicaciones
Systematic review of evidence, outcomes and complications
Introducción
La aplicación de rellenos inyectables con fines estéticos es el segundo procedimiento cosmético no invasivo más realizado después de la infiltración de toxina botulínica. La rinomodelación con rellenos es una alternativa a la cirugía estética nasal con algunos beneficios en cuanto a costo, riesgo quirúrgico, complicaciones y tiempo de recuperación.
Al comienzo, las técnicas de rinomodelación eran utilizadas para el camuflaje de la giba del dorso nasal; sin embargo, hoy en día se aplican técnicas para la remodelación de otros aspectos de la nariz; tal como aumentar la rotación y la proyección de la punta, enderezar la nariz, y potencialmente mejorar la función nasal. Los primeros artículos publicados sobre este tema datan de 19851; aunque en la última década se ha visto un crecimiento importante de técnicas diferentes. El auge de estos procedimientos conlleva un aumento de las complicaciones asociadas a los mismos.
Los tipos de materiales de relleno también han tenido una significativa evolución. La parafina fue la primera sustancia utilizada para corregir el contorno nasal en el siglo XIX por Corning y Gersuny2. Muy posteriormente, en la década de los 80 del siglo pasado se describió el uso de silicona inyectable y de colágeno bovino; sustancias que dejaron de utilizarse debido a las complicaciones asociadas a las mismas3. En las últimas décadas se han fabricado rellenos semipermanentes que han demostrado buenos resultados, como colágeno humano, ácido hialurónico, hidroxiapatita cálcica y polímeros biosintéticos (ácido poli‑L-láctico, polimetilmetacrilato y poliacrilamida)4.
Las características más importantes a tener en cuenta en la elección de un relleno para el contorno nasal son: la viscosidad, la elasticidad y la capacidad hidrofílica del material5. La viscosidad (n*) de un material es la medida de la resistencia a su desplazamiento, lo que determina su propensión a expandirse. Materiales con viscosidad baja difunden de forma más fácil y los de alta viscosidad tienden a permanecer en el mismo sitio de inyección. La elasticidad (G’) es una medida de la capacidad de un material a resistir su deformación por fuerzas externas. Un relleno de alta elasticidad (o G’ alto) ofrece mayor soporte y requiere menores volúmenes para alcanzar una buena corrección. La capacidad hidrofílica de un material se refiere a su predisposición de atraer y retener agua. Los rellenos utilizados en la rinomodelación deberían tener una alta viscosidad (n*), alta elasticidad (G’) y poca capacidad hidrofílica5. Ningún relleno logra reunir todas las características ideales para tratar la zona nasal, por lo tanto, se debe elegir el que más se acerque a ellas.
Es importante recoger en el consentimiento informado los potenciales efectos adversos de cada material, ya que algunas secuelas pueden ser severas e irreversibles. Actualmente, los 2 rellenos más utilizados en rinoplastias no quirúrgicas son el ácido hialurónico y la hidroxiapatita de calcio5,6.
Es fundamental tener un conocimiento extenso de la anatomía nasal y de las estructuras circundantes para realizar una rinomodelación con seguridad y eficacia:
a) La nariz es una estructura tridimensional que se compone de 4 tejidos diferentes: piel, cartílago, músculo y hueso; en ella se consideran 5 planos anatómicos, según la profundidad: piel, tejido subcutáneo, sistema musculoaponeurótico superficial (SMAS), tejido alveolar laxo y hueso o cartílago (Figura 1)7. Su forma está determinada no solo por las porciones rígidas (hueso y cartílago), también por los espacios intermedios creados por estas estructuras (el triángulo blando de narinas, la base nasal y la depresión del supratip).

b) Topográficamente, la nariz está dividida en 3 tercios: superior, que se compone de los huesos nasales y la apófisis frontal del hueso maxilar; medio, integrado por el septum cartilaginoso y los cartílagos laterales superiores; e inferior compuesto por la espina nasal anterior del hueso maxilar, la apertura piriforme del hueso maxilar y los cartílagos laterales inferiores o cartílagos alares. Los cartílagos alares dan forma a la punta nasal, y se dividen en 3 secciones: crus lateralis, formada por al ala nasal lateral, crus intermedia, conforma los domos y la punta nasal, y crus medialis, esqueleto cartilaginoso de la columnela. Todos estos cartílagos y huesos están interconectados por ligamentos que dan sujeción y forma a la pirámide nasal, y músculos (como el nasal y el procerus) que contribuyen a la respiración y mímica facial. Los principales ligamentos nasales son los de Pitanguy (en su fascículo superficial y profundo) y los ligamentos de Scroll que unen los cartílagos laterales superiores con los cartílagos alares.
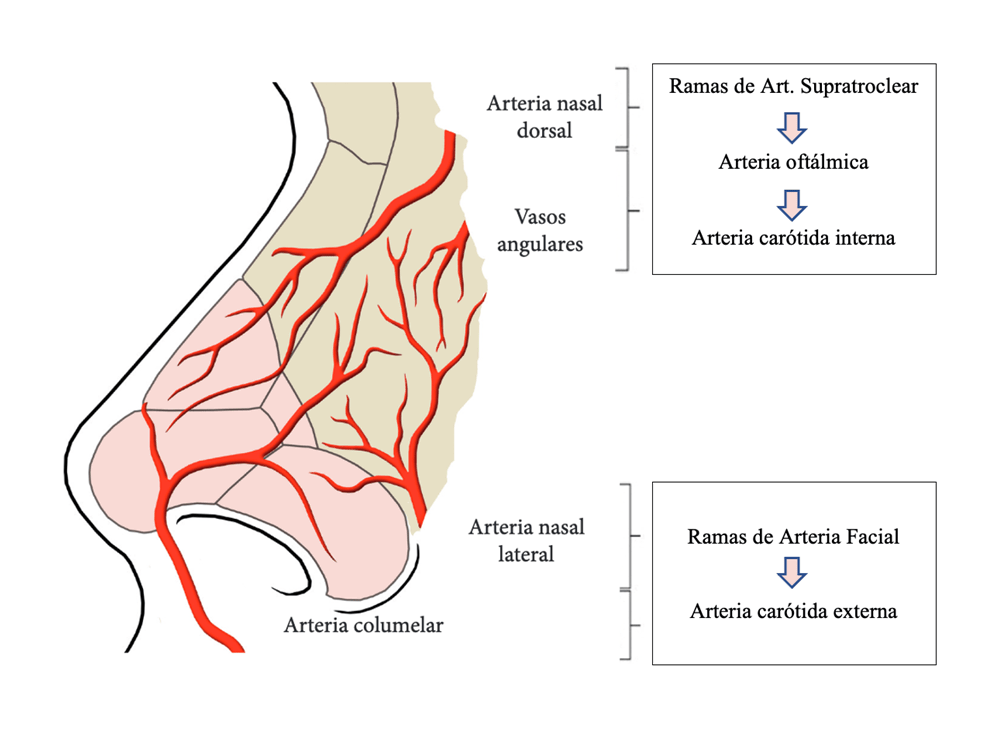
c) La irrigación vascular de la nariz depende de ramas de la arteria carótida interna y externa (Figura 2). La arteria nasal dorsal, junto a ramas de la angular, irrigan el tercio superior y medio de la nariz. Las arterias columelares, ramas de las labiales superiores, y las arterias nasales laterales son las responsables de la irrigación del tercio medio e inferior de la nariz. El calibre de los vasos en el dorso nasal es mayor en sus porciones laterales, y se va haciendo más fino según llegan a la línea media nasal. Es diferente en el tercio inferior nasal, donde las arterias columelares son las principales irrigadoras de la punta nasal y presentan un gran calibre a lo largo de toda la columnela.
d) La inervación sensible externa de la nariz depende del nervio trigémino (V par craneal) en dos de sus ramas: los nervios oftálmicos (V1) y los nervios infraorbitarios (V2). La sensibilidad del tercio superior, radix, nasion y paredes laterales superiores depende del nervio supratroclear e infratroclear, ramas del nervio oftálmico (V1). El tercio inferior nasal, las alas nasales y bases están inervadas por ramas del nervio infraorbitario (V2).
Los hitos anatómicos que deben tenerse en cuenta, de craneal a caudal, son los siguientes: la glabela, el radix (la porción más profunda del dorso nasal), el rinion (la unión entre el hueso nasal y el cartílago dorsal), el supratip (leve depresión inmediatamente por encima de la punta nasal, más pronunciada en mujeres), y la punta nasal (creada por la máxima proyección de los cartílagos alares). La pirámide nasal está compuesta por las narinas, la columnela, y las alas nasales5.
Las técnicas de infiltración en la rinomodelación han ido evolucionando a lo largo de los años, mejorando su eficacia y seguridad. Inicialmente, la forma más habitual de realizar la rinomodelación era con agujas, utilizando el plano subcutáneo e infiltrando todas las áreas de la anatomía nasal8. Después se incorporó el uso de cánulas, ya que disminuyen el riesgo de embolización intraarterial, aumentando la seguridad de la técnica. Aunque las cánulas permiten realizar la rinomodelación con un solo punto de entrada en la punta nasal, presentan mayor dificultad al realizar depósitos en el plano supraperióstico o suprapericóndrico7,8.
La técnica de inyección en la rinomodelación depende de la deformidad a tratar, aunque existen criterios comunes para todas las variantes8. El ángulo de entrada de la aguja debe ser oblicuo a la zona de depósito, de tal forma que éstas estén apartadas y permitan apreciar la cantidad de relleno infiltrado; los depósitos se deben realizar a muy baja presión, con bolos de 0,1 ml en el dorso y de 0,05 ml en la punta nasal. Siempre que sea posible el plano de inyección debe ser supraperióstico o suprapericóndrico7, con retropulsión del émbolo previa a cada infiltración para evitar depósitos intravasculares. Las cantidades totales deben ser siempre conservadoras, mejor infracorregir y realizar ajustes posteriormente. Grandes cantidades de relleno pueden comprometer la red vascular nasal al ejercer demasiada presión extrínseca en la misma, siendo fundamental el masaje de la zona infiltrada una vez que se ha terminado la infiltración de relleno7.
Técnicas de inyección de rellenos según la anatomía nasal
a) En el radix y dorso nasal, el principal objetivo de la rinomodelación es camuflar la giba dorsal presente en una gran proporción de pacientes. El primer paso es infiltrar por encima de la giba hasta el radix, provocando un relleno y apertura del ángulo nasofrontal, beneficioso en aquellos pacientes con radix bajo. Se rellena hasta obtener una altura del radix nasal y un ángulo nasofrontal satisfactorios; en general, hasta alcanzar la giba dorsal a camuflar. Después, se puede infiltrar por debajo de la giba, en la porción cartilaginosa del dorso7, que suele requerir menos cantidad de relleno, excepto en narices de morfología cifótica. Un dorso o radix bajo es habitual en pacientes con ascendencia asiática o africana. La infiltración es similar a la técnica previamente descrita, poniendo atención en lograr un ángulo nasofrontal ideal y una correcta relación de la altura del dorso con la punta nasal.
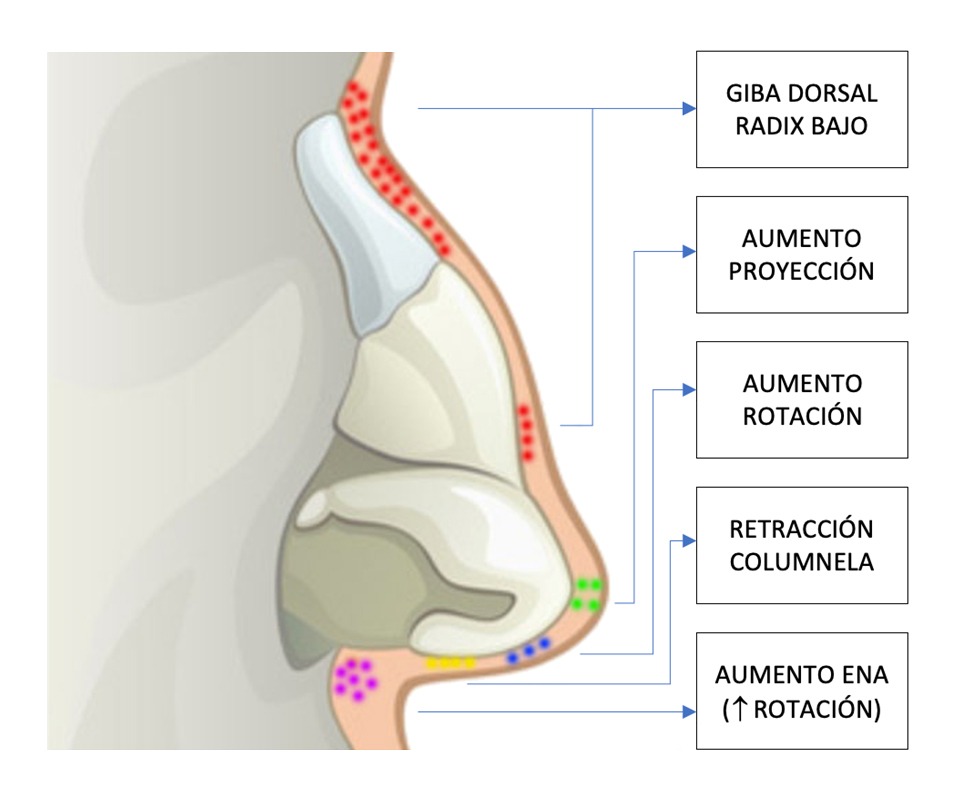
b) La punta nasal es un área donde se pueden obtener buenos resultados con poco volumen de relleno. Sin embargo, dado que los planos de inyección son irregulares, esta área requiere de especial cuidado al infiltrar ya que tiene un alto riesgo de compromiso vascular. Para aumentar la rotación aparente de la nariz se inyecta por debajo de los domos nasales; sin embargo, si se requiere mayor proyección de la nariz se inyectará por delante de los domos, en su punto de máxima definición. Cuando existe retracción columelar se infiltra a ambos lados de la columnela, teniendo precaución de no infiltrar en el espacio virtual entre las cruras mediales, ya que por ahí discurren las arterias columelares. Para aumentar la apariencia de rotación nasal se infiltra la espina nasal anterior (ENA) y la base de la columnela, lo cual aumenta el ángulo nasolabial (Figura 3). No se recomienda la infiltración de las alas nasales9,10.
Los efectos adversos derivados de la aplicación de materiales de relleno son variados. Están los considerados leves, tales que dolor en el sitio de aplicación, hematomas y nódulos palpables. Los severos contemplan las reacciones alérgicas, infecciones, formación de granulomas, necrosis cutánea y ceguera por embolización intraarterial del producto de relleno en la arteria nasal dorsal, que por presión retrógrada alcanza la arteria oftálmica11. Las zonas con mayor riesgo de embolización son la región glabelar por la presencia de las arterias supratrocleares, y la punta nasal por las arterias columnelares. El compromiso vascular puede ocurrir con todos los tipos de relleno, aunque se han informado de más casos con el ácido hialurónico, puesto que es el relleno más utilizado; también se han descritos casos con el polimetilmetacrilato, el colágeno y la hidroxiapatita de calcio12.
La rinomodelación, como la infiltración de rellenos inyectables en cualquier parte del cuerpo, requiere un conocimiento experto en el manejo de las complicaciones. Entre las más graves, están la necrosis cutánea y la ceguera, ambas derivadas de un compromiso vascular. Se recomienda dejar un tiempo mínimo de 10 minutos de observación tras finalizar el tratamiento de infiltración12. Los signos inmediatos de compromiso vascular son el blanqueamiento de la piel al introducir el bolo de relleno, seguido de un dolor agudo descrito por el paciente, considerado como signo de perforación de un vaso sanguíneo. Tras unos minutos, la piel afectada se torna eritematosa, con una delimitación clara de la zona comprometida, sin embargo, si esta no es atendida puede aumentar de tamaño y adquirir bordes difusos en las siguientes horas. El protocolo de tratamiento por embolización intravascular de ácido hialurónico incluye la infiltración de la zona afectada con 40 a 50 unidades de hialuronidasa, pomada tópica de nitroglicerina, antibióticos orales y revisiones cada 24 horas para valorar la evolución. En caso de formación de costras se deben desbridar y mantener la zona bien humectada. Si hay pérdida de visión, además de aplicar el protocolo previo, se debe remitir y acompañar al paciente sin dilación al servicio de urgencias para valoración, y tratamiento si procede, por un oftalmólogo10,11,13.
Los objetivos de este estudio son revisar la evolución a lo largo de los años de las distintas técnicas de rinomodelación mediante rellenos inyectables, identificar los tipos de rellenos más frecuentes, describir las técnicas específicas de infiltración en las diferentes zonas nasales y conocer las complicaciones asociadas. Aunque la popularidad de la rinomodelación ha aumentado significativamente en los últimos años no se han encontrado publicaciones que analicen el conjunto de estos factores; gran parte de la literatura sobre la rinomodelación se basa en casos clínicos aislados o discusiones generales de las técnicas8,13.
Material y método
Se ha realizado una búsqueda sistemática en las bases de datos PubMed, Embase, y Cochrane, entre febrero y octubre de 2020, siguiendo los protocolos de búsqueda y selección: de PRISMA por sus siglas en inglés14. Los términos de búsqueda utilizados fueron “non-surgical rhinoplasty”, “filler rhinoplasty”, “liquid rhinoplasty”, “rhinoplasty hyaluronic acid” e “injection rhinoplasty”. Los artículos se evaluaron mediante lectura de títulos y resúmenes para determinar su relevancia; se eliminaron los que no fueran apropiados. Posteriormente, se leyó el texto completo de los artículos relevantes para establecer su acceso a la cohorte del estudio, siguiendo los criterios de inclusión y exclusión establecidos.
Los criterios de inclusión fueron: artículos con 5 o más casos clínicos, un mes de seguimiento mínimo, escritos en inglés y/o castellano y accesibles a través de las bases de datos. Los criterios de exclusión fueron: rinomodelación exclusivamente en pacientes operados de rinoplastia quirúrgica, aunque se han incluido los que presentan pacientes operados y no operados, y estudios radiológicos o cadavéricos. Los informes de casos individuales o de complicaciones específicas no fueron incluidos ya que no presentaban un mínimo de 5 pacientes.
Mediante la revisión exhaustiva de los artículos seleccionados se identificaron las siguientes variables: tipo de relleno, número de pacientes, porcentaje de satisfacción del paciente, porcentaje de retoques tras el primer tratamiento, duración del seguimiento, plano de inyección, complicaciones (incluidos porcentajes), y conclusiones del artículo. La información de los artículos incluidos fue recogida utilizando Microsoft Excel 2019. Estas variables están resumidas en la Tabla I.
Para la comparación de proporciones se utilizó chi-cuadrado de Pearson. El análisis estadístico se realizó con el programa SPSS v. 22 (IBM Corp., Armonk, NY, USA).

Resultados
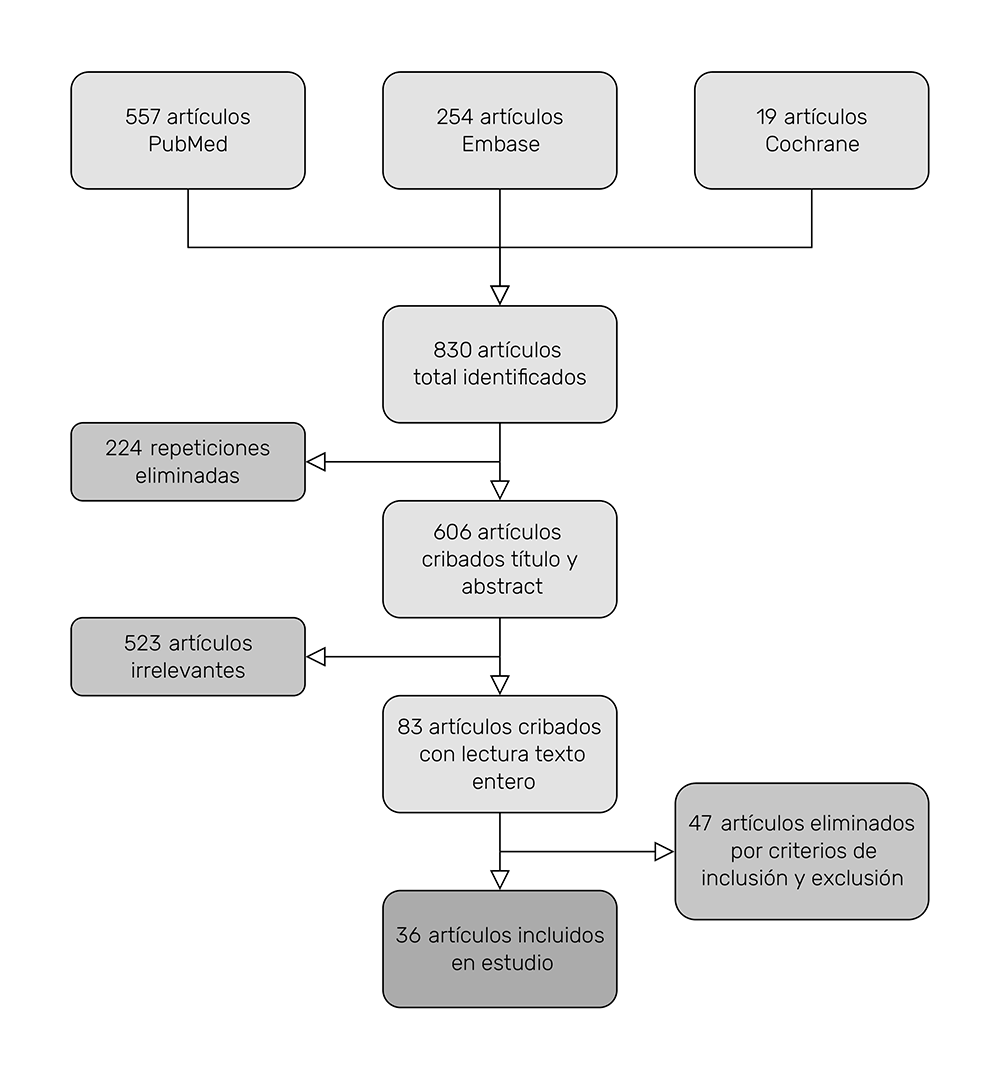
En la búsqueda inicial se hallaron 830 artículos. Se eliminaron 224 artículos que estaban repetidos, obteniendo 606 artículos. Tras la primera ronda de cribado, leyendo los títulos y resúmenes de los estudios, se eliminaron 523 artículos que eran irrelevantes respecto al tema de análisis, obteniendo 83 artículos. En la segunda ronda se leyeron los textos completos de los estudios seleccionados, y aplicando los criterios de inclusión y exclusión se eliminaron 47 artículos; quedaron 36 artículos que fueron los utilizados en la revisión sistemática (Figura 4).
Los artículos incluidos fueron publicados desde 1986 hasta 2020. De estos, el 80% fueron publicados en los últimos 10 años. Cabe destacar que entre 1987 y 2005 no se encontraron artículos que cumplieran con los criterios de inclusión. El número de pacientes incluidos en los artículos es variable, desde 11 hasta 5.000, con un promedio de 280 pacientes por estudio. El número total de pacientes de los estudios incluidos en esta revisión es de 10.096.
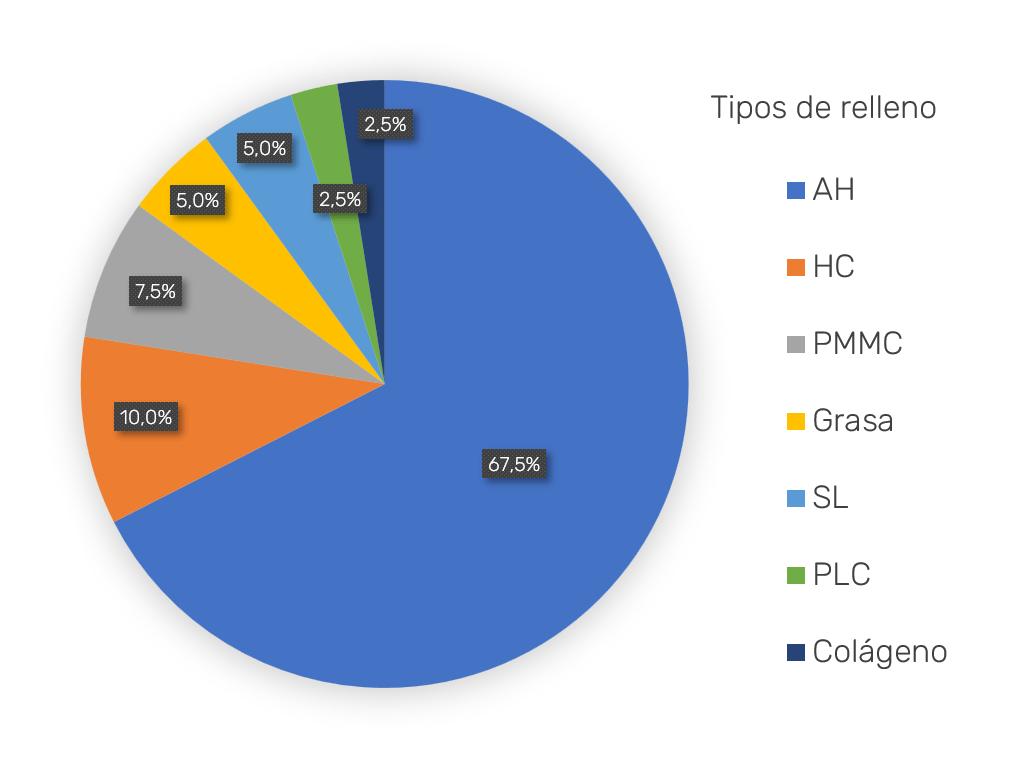
Los tipos de rellenos, según la frecuencia de utilización, son: ácido hialurónico [AH] (67,5%), hidroxiapatita cálcica [HC] (10%), poli‑metil-metacrilato [PMMC] (7,5%), injerto graso autólogo (5%), silicona [SL] (5%), poliacrilamida [PLC] (2,5%), y colágeno porcino (2,5%) (Figura 5). El ácido hialurónico, combinado con otras técnicas complementarias que no son de relleno, como los hilos tensores, la toxina botulínica o la combinación del AH con fibroblastos aparece en 4 artículos. En 3 artículos15‑17 se realizan comparaciones entre diferentes tipos de rellenos, principalmente entre ácido hialurónico e hidroxiapatita cálcica o poli‑metil-metacrilato.
Las tasas de satisfacción por parte de los pacientes se recogieron en 24 artículos (66%) y se calcularon mediante cuestionarios estandarizados o escalas visuales analógicas (VAS). La satisfacción alcanzada varía desde el 80 hasta el 100% (media 92,02%). En los artículos que comparan diferentes rellenos no se hace mención de diferencias de satisfacción; aunque Rauso informó que los rellenos de AH con lidocaína tienen mejores tasas de satisfacción, asociadas a la disminución del dolor18.
El seguimiento mínimo de los estudios analizados fue de 1 mes tras el tratamiento, hasta 24 meses (media 8,5 meses). La tasa de retoques tras el tratamiento primario fue del 24,5%, recogida en los 16 artículos que incluyeron este dato (6.192 pacientes). Se utilizó el test de chi-cuadrado de Pearson para comparar las tasas agregadas de retoques mencionados en los artículos. Fueron menores entre los autores que utilizaron ácido hialurónico (10,08% en 5.808 pacientes) en comparación a los que emplearon otros rellenos (59,2% en 384 pacientes); la diferencia fue significativa (p < 0,0001).
Se describieron 3 planos de inyección en los estudios analizados: subcutáneo, sub‑SMAS y supraperióstico o suprapericóndrico. La mayoría de autores utilizaron una combinación del plano subcutáneo y supraperióstico (reflejado en 11 artículos, 30,5%), seguido del plano subcutáneo exclusivamente (9 artículos, 25%), y el plano supraperióstico o suprapericóndrico (8 artículos, 22,2%). Por último, hubo diferentes combinaciones entre los 3 planos en 6 artículos (16,7%). En la mayoría de artículos se mencionó la utilización del plano supraperióstico en el radix y la espina nasal anterior, y el plano subcutáneo en la punta nasal y la columnela.
Con respecto a las complicaciones, se comprobó que una gran proporción de artículos (47%) no las recogían. Las más frecuentes fueron: nódulos, asimetrías, eritema y hematomas; siendo mucho menos frecuentes la infección y el compromiso vascular. Las asociadas al ácido hialurónico eran: asimetrías (2,01%), compromiso vascular (0,97%), e infección (0,78%). Las asociadas a la hidroxiapatita cálcica fueron nódulos (3%), infección (1,5%) y granulomas. Las asociadas al PMMA consistieron en nódulos (15%) e infracorrección. La más asociada a injertos grasos fue el compromiso vascular (0,3%). Las asociadas con mayor frecuencia al empleo de silicona fueron el eritema prolongado (21%), la infección, y el desplazamiento del material. Con poliacrilamida hubo infección (0,11%) y compromiso vascular (0,05%). Con el colágeno se ha informado de reacciones alérgicas, aunque menos frecuentes si no se emplea colágeno porcino.
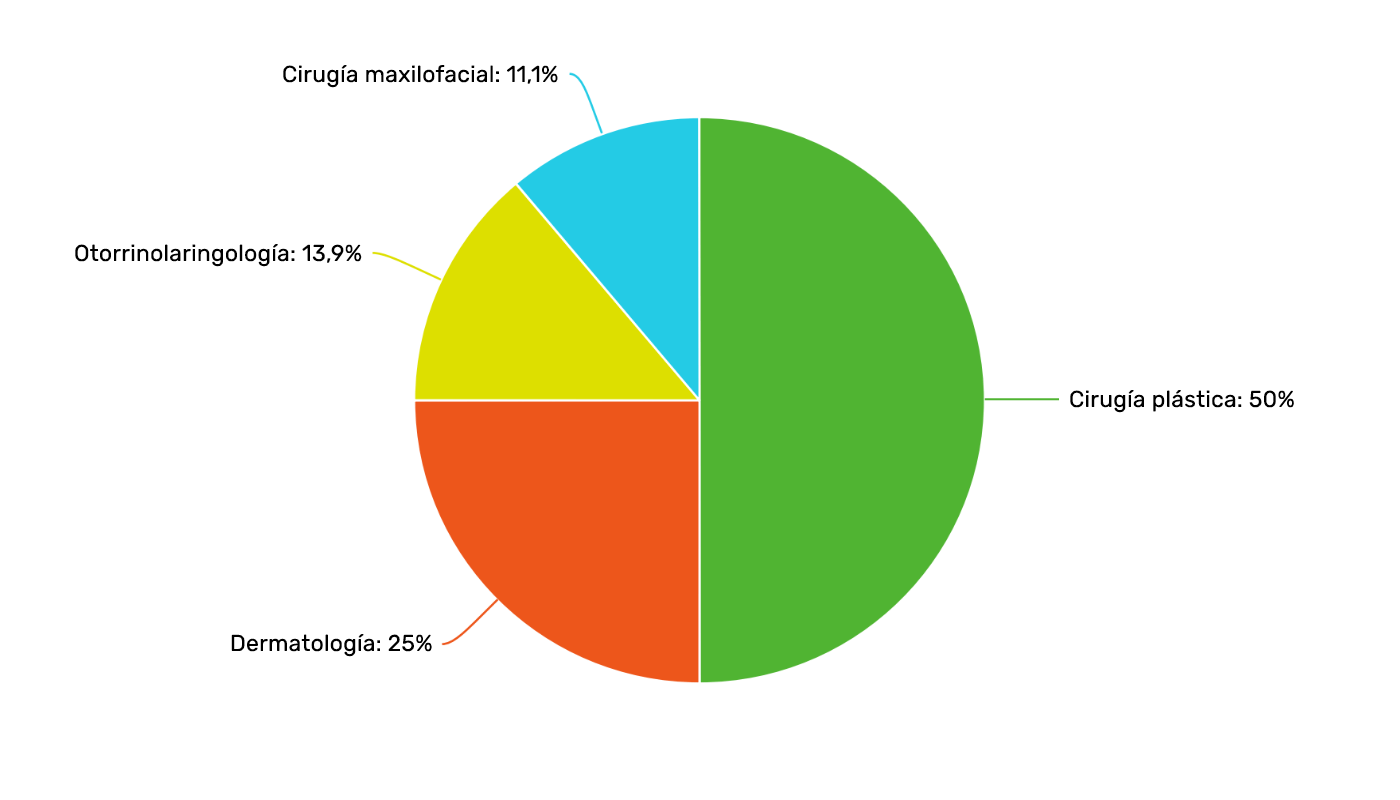
Las especialidades de los autores de los estudios eran cirugía plástica, dermatología, otorrinolaringología y cirugía maxilofacial (Figura 6). Es destacable que ninguno de los estudios fue realizado por médicos estéticos.
Discusión
La rinomodelación con rellenos inyectables se plantea como una alternativa a la rinoplastia quirúrgica debido al aumento de su popularidad, gracias a sus altas tasas de satisfacción y mínimo tiempo de recuperación13. La revisión exhaustiva de la literatura sobre rinomodelación realizada con rellenos inyectables presenta técnicas reproducibles y fiables, que pueden llevarse a cabo con materiales de amplia y frecuente utilización en medicina estética. Por esta razón, se incluyen solo artículos que presenten casos y estudios clínicos realizados en un volumen mínimo de pacientes.
En muchos trabajos de revisión se advierte que se utilizaban distintos tipos de relleno, mostrando varios estudios comparativos entre los mismos15‑17. Sin embargo, en los últimos 5 años solo calificaron para la revisión artículos que utilizaban ácido hialurónico como relleno exclusivo, a veces combinándolo con materiales auxiliares como toxina botulínica o hilos tensores. Esto es indicativo de cómo el ácido hialurónico se ha convertido en un relleno inyectable ubicuo para la rinomodelación. La amplia aceptación del ácido hialurónico es atribuida a su duración limitada y a la baja tasa de complicaciones, que presenta en manos expertas, con respecto a otros materiales de relleno. Además, está el hecho de que sus efectos pueden ser reversibles con hialuronidasa.
En los estudios reunidos, es destacable la alta tasa de satisfacción observada con la rinomodelación mediante rellenos, lo que explica el aumento de la popularidad de esta técnica en los últimos 10 años. La tasa de satisfacción más baja, de las referidas en esta revisión, fue del 80% teniendo en cuenta cualquiera de los materiales empleados. No obstante, cabe señalar que el promedio de satisfacción ascendía al 93,5% si solo se hubieran tenido en cuenta los trabajos en los que se empleó exclusivamente ácido hialurónico. Otro hecho destacable del análisis es que la tasa de retoques con ácido hialurónico fue significativamente menor que con cualquier otro tipo de material.
Debe tenerse en cuenta el plano de inyección del material de relleno, ya que es un factor determinante para realizar con seguridad la técnica de rinomodelación. En ese sentido, se considera el supraperióstico y/o suprapericóndrico como el plano más seguro para depositar el material, debido a que es avascular, lo que reduce el riesgo de embolización intraarterial tras la inyección8,11. Sin embargo, no hay estudios que comparen la tasa de complicaciones entre rellenos colocados en distintos planos de infiltración, por lo que no puede afirmarse con total rotundidad la naturaleza más segura del plano más profundo, aunque la lógica y la prudencia así lo aconsejen.
Otro detalle importante es sobre la decisión entre utilizar cánulas o agujas para realizar la rinomodelación. De nuevo hay que basarse en el adecuado entrenamiento para la localización correcta de cada plano, a fin de evitar el riesgo de complicaciones. En la literatura clásica se menciona que el plano supraperióstico sólo puede alcanzarse con agujas, ya que las cánulas, en dependencia de su flexibilidad y del entrenamiento en su manejo, no siempre permiten mantenerse en el plano adecuado19. Bertossi describe una técnica de infiltración en el plano suprapericóndrico para la columnela. En el radix, dorso nasal y espina nasal anterior el plano más seguro de infiltración es el supraperióstico, donde se recomienda utilizar agujas20‑22. En la punta nasal, supratip y alas nasales el plano de infiltración habitual es el subcutáneo, donde se recomienda utilizar cánulas. La mayoría de autores describen técnicas de infiltración en la línea media, ya que el calibre de los vasos es menor en esta localización.
Se deben tener muy en cuenta las complicaciones asociadas a la rinomodelación con rellenos. Las más comunes son el eritema, el edema y hematoma; aunque son relativamente frecuentes, en general, son autolimitadas y se resuelven en un plazo de 48 a 72 horas. La complicación más temida es la debida al compromiso vascular, que puede dejar secuelas graves, como necrosis cutánea localizada o ceguera irreversible por embolización retrógrada de la arteria oftálmica11. En la revisión que se presenta, la tasa de compromiso vascular fue de 0,97%, sin que se informaran casos de ceguera. La segunda complicación importante más frecuente fue la infección, comparativamente menor con AH en relación al resto de rellenos.
Hay varias limitaciones en esta revisión sistemática. Un obstáculo para analizar los resultados es la falta de estandarización para el estudio de la tasa de satisfacción, además de que hasta un tercio (34%) de los estudios no la incluyen; lo que imposibilita realizar análisis estadísticos sobre la misma. Además, es importante recalcar que la mayoría de los artículos infravaloraban las complicaciones asociadas a esta técnica, casi la mitad de los artículos (47%) ni siquiera hacían mención a ellas. Esto puede resultar dudoso, dado que existen varios artículos publicados en los últimos 5 años que examinan complicaciones relacionadas con la rinomodelación mediante rellenos12. Por esta razón, solo se han incluido porcentajes o promedio de porcentajes consignados en los estudios, estando obligados a excluir estos datos cuando no estuvieran indicados específicamente.
Conclusiones
La rinomodelación, en la actualidad, es un procedimiento seguro, eficaz, satisfactorio y que requiere un tiempo de recuperación mínimo. En esta práctica, el ácido hialurónico se ha convertido en el relleno más utilizado para la rinomodelación.
Aunque la rinoplastia quirúrgica sigue siendo el mejor procedimiento para corregir defectos graves del aspecto nasal, la rinomodelación puede ser utilizada para corregir deformidades de las paredes nasales laterales, alterar la proyección o rotación nasal, aumentar y rectificar el dorso, corregir un radix profundo, alargar la nariz o alterar el ángulo nasolabial.
Es importante recalcar que el médico debe poseer un conocimiento exhaustivo de las capas anatómicas y de las estructuras vasculares, como medio imprescindible para prevenir complicaciones potencialmente nefastas.
Agradecimientos
Nuestro agradecimiento a todos los autores incluidos en el apartado de referencias, por el tiempo y la dedicación requerida para publicar sus casos en beneficio del conocimiento médico y de la información de la sociedad en general.
Bibliografía
- Knapp TR, Vistnes LM. The augmentation of soft tissue with injectable collagen. Clin Plast Surg. 1985; 12:221‑5. https://doi.org/10.1016/S0094-1298(20)31692-8
- Quinlan FJ. Paraffin injections for nasal and other facial deformities, with exhibition of a new instrument. Laryngoscope. 1902;12(8):604‑8. https://doi.org/10.1288/00005537-190208000-00006
- Webster RC, Hamdan US, Gaunt JM, Fuleihan NS, Smith RC. Rhinoplastic revisions with injectable silicone. Arch Otolaryngol Head Neck Surg. 1986 Mar;112(3):269‑76. https://doi.org/10.1001/archotol.1986.03780030033007
- Rivkin A. A prospective study of non-surgical primary rhinoplasty using a polymethylmethacrylate injectable implant. Dermatol Surg. 2014; 40(3):305‑313. https://doi.org/10.1111/dsu.12415
- Jasin ME. Nonsurgical rhinoplasty using dermal fillers. Facial Plast Surg Clin North Am. 2013 May;21(2):241‑52.
- Jeong JY, Kim TK. Rebuilding nose: rhinoplasty for Asians. Uijeongbu: Medic Medicine; 2018.
- Çakir B, Doğan T, Öreroğlu AR, Daniel RK. Rhinoplasty: surface aesthetics and surgical techniques. Aesthet Surg J. 2013 Mar;33(3):363‑75. https://doi.org/10.1177/1090820x13478968
- Tansatit T, Moon HJ, Rungsawang C, Jitaree B, Uruwan S, Apinuntrum P, Phetudom T. Safe Planes for Injection Rhinoplasty: A Histological Analysis of Midline Longitudinal Sections of the Asian Nose. Aesthetic Plast Surg. 2016 Apr;40(2):236‑44. https://doi.org/10.1007/s00266-016-0621-1
- Inoue K, Sato K, Matsumoto D, et al. Arterial embolization and skin necrosis of the nasal ala following injection of dermal fillers. Plast Reconstr Surg 2008; 121:127e‑8e. https://doi.org/10.1097/01.prs.0000300188.82515.7f
- Grunebaum LD, Allemann IB, Dayan S, et al. The risk of alar necrosis associated with dermal filler injection. Dermatol Surg 2009; 35:1635‑40. https://doi.org/10.1111/j.1524-4725.2009.01342.x
- Lacerda DD. Prevention and management of iatrogenic blindness associated with aesthetical filler injections. Dermatol Ther. 2018;31(6). https://doi.org/10.1111/dth.12722
- Bellman B. Complication following suspected intra- arterial injection of Restylane. Aesthet Surg J 2006; 26:304‑5. https://doi.org/10.1016/j.asj.2006.04.004
- Thomas WW, Bucky L, Friedman O. Injectables in the nose: Facts and controversies. Fac Plast Surg Clin North Am. 2016; 24:379‑389. https://doi.org/10.1016/j.fsc.2016.03.014
- Moher D, Liberati A, Tetzlaff J, Altman DG; PRISMA Group. Preferred reporting items for systematic reviews and meta-analyses: The PRISMA statement. Ann Intern Med. 2009; 151:264‑269, W64. https://doi.org/10.1371/journal.pmed.1000097
- Schuster B. Injection rhinoplasty with hyaluronic acid and calcium hydroxyapatite: A retrospective survey investigating outcome and complication rates. Fac Plast Surg. 2015;31(03):301‑307. https://doi.org/10.1055/s-0035-1555628
- Chen L, Li S-R, Yu P, Wang Z-X. Comparison of Artecoll, Restylane and silicone for augmentation rhinoplasty in 378 Chinese patients. Clin Investig Med. 2014;37(4):203. https://doi.org/10.25011/cim.v37i4.21725
- Humphrey CD, Arkins JP, Dayan SH. Soft Tissue Fillers in the Nose. Aesth Surg J. 2009;29(6):477‑484. https://doi.org/10.1016/j.asj.2009.09.002
- Rauso R, Tartaro G, Chirico F, Zerbinati N, Albani G, Rugge L. Rhinofilling with hyaluronic acid thought as a cartilage graft. J Cran Maxillofac Surg. 2020;48(3):223‑228. https://doi.org/10.1016/j.jcms.2020.01.008
- Jung GS. Filler rhinoplasty based on anatomy: The dual plane technique. J Plast Reconstr Aesth Surg Open. 2019; 20:94‑100. https://doi.org/10.1016/j.jpra.2019.04.002
- Bertossi D, Lanaro L, Dorelan S, Johanssen K, Nocini P. Nonsurgical Rhinoplasty: Nasal Grid Analysis and Nasal Injecting Protocol. Plast Reconstr Surg. 2019 Feb;143(2):428‑439. Erratum in: Plast Reconstr Surg. 2019 Aug;144(2):538. https://doi.org/10.1097/prs.0000000000005224
- Johnson ON 3rd, Kontis TC. Nonsurgical Rhinoplasty. Facial Plast Surg. 2016 Oct;32(5):500‑6. https://doi.org/10.1055/s-0036-1586209
- Corrado, A. Rhinoplasty Philadelphia: Nose surgery South Jersey. Retrieved April 28, 2021, from https://www.dranthonycorrado.com/nose/rhinoplasty-philadelphia/


