El ejercicio en la práctica
diaria de la medicina.
¿Qué, cómo, cuándo y por qué?
what, how, when and why?
en esta revista durante el año 2015
Introducción
El ejercicio físico, debido a los numerosos e importantes beneficios que conlleva y a su relación con un estilo de vida saludable, se ha convertido en los últimos años en un área que los profesionales de la medicina estética deben saber manejar, resolviendo las dudas de los pacientes y trasmitiendo un mensaje de forma científica y comprensible para pautar ejercicio del que poder disfrutar y realizar ejercicio físico como mecanismo de prevención y tratamiento de muchas enfermedades.
Contracción muscular
El músculo esquelético es un órgano distribuido por prácticamente todo el cuerpo humano. Este tejido muscular presenta una enorme plasticidad, y como muestra de ello se pueden poner numerosos ejemplos como los abruptos cambios a los que actores se han sometido para poder rodar un personaje en concreto en una determinada película. Robert De Niro, en 1980, fue uno de los pioneros en esta materia ganando casi 30 kg de masa muscular para interpretar algunas escenas de “Raging Bull”; Christian Bale perdió 28 kg para interpretar a Trevor Reznik en “The Machinist” en 2004 y, a los pocos meses, tuvo que recuperar su peso habitual y ganar masa muscular adicional para enfundarse el papel de Bruce Wayne en “Batman Begins”.
El músculo esquelético es un órgano altamente organizado, cada grupo muscular se compone de varios músculos y cada músculo está formado por un número variable de fascículos musculares, compuesto a su vez por multitud de fibras musculares. La motoneurona que inerva este conjunto de fibras musculares forma un complejo motor elemental denominado unidad motora.
El músculo estriado está perfectamente organizado. Su unidad estructural y funcional, denominada sarcómero, contiene una matriz compuesta por filamentos de actina y miosina. En el mecanismo de contracción hay un deslizamiento de los filamentos de actina y miosina, con interacciones y puentes cruzados entre los mismos1.
La contracción muscular causa la generación activa de una fuerza en un músculo, como producto de la actividad de estos puentes cruzados. Dicha contracción no necesariamente produce acortamiento, ya que, incluso puede ir acompañada de un estiramiento.
Tipos de contracciones musculares
Contracción muscular isotónica: El músculo se acorta (cambia de longitud). La tensión de la fuerza es constante, es decir, la tasa de acortamiento del músculo es lineal o igual y la contracción dura poco. No obstante, a veces el músculo se alarga (contracción isotónica excéntrica), y en este tipo de contracción, a causa de los elementos elásticos en serie (tendones o tejido conectivo asociado), se puede activar la contracción sin que se produzca trabajo (contracción isométrica) o incluso con estiramiento muscular (contracción isotónica excéntrica).
Contracción muscular isométrica: La longitud del músculo es constante, el músculo genera tensión y se contrae sin acortarse. La tensión aumenta rápidamente en el músculo, pero esta tensión o fuerza de contracción va disminuyendo2.
Tipos de fibras musculares
Fibras lentas: Son las fibras tipo I o rojas. Su velocidad de contracción es lenta y sostenida y son de diámetro pequeño. No se fatigan porque tienen actividad aeróbica de larga duración (incluso horas) que, además, es postural. La energía la captan de los triglicéridos, ya que tienen alta capacidad de oxidación. Este tipo de fibras musculares predomina en personas que realizan deportes, como el maratón.
Fibras rápidas: Son las fibras tipo II o blancas.
- Fibras tipo II a: La velocidad de contracción es algo rápida con duración en fases. El diámetro es grande y presentan actividad anaeróbica menor a 30 minutos. Desarrollan una fuerza media y captan la energía a través del glucógeno muscular y del fosfato de creatina y su actividad es de ritmo alto, denominado en el mundo deportivo “ritmo crucero”. Este tipo de fibras predomina en corredores de medio fondo, o en deportes en los que se aumenta el ritmo para hacer series (ejemplo: tras salir a rodar se realizan series a mayor intensidad con intervalos de recuperación).
- Fibras Tipo II x: La velocidad de contracción es rápida y la duración es en fases. El diámetro es grande y tienen gran fatigabilidad, ya que su actividad, de emergencia y arrancada, es anaeróbica corta, menor a cinco minutos, aunque desarrollan una gran fuerza. Poseen capacidad de oxidación baja y captan la energía del glucógeno muscular y el fosfato de creatina. Se activan en deportes con series de pesas, en arrancadas, sin soportar el peso máximo posible o en las que se aguanta la caída. También intervienen en series de velocidad en cualquier deporte.
- Fibras Tipo II b: La velocidad de contracción es muy rápida con duración en fases, el diámetro es muy grande y tienen gran fatigabilidad. La actividad es anaeróbica explosiva, con tiempo menor a un minuto. La capacidad de oxidación es baja y captan la energía del glucógeno muscular y del fosfato de creatina y su actividad es de emergencia y arrancada. Se emplean en deportes como el arranque en series de pesas para desarrollo de fuerza máxima o la salida de velocistas de 100 metros, así como en la aceleración final de llegada.
El tipo de fibra muscular que actúa es muy diferente según la práctica deportiva a realizar. En deportes de fuerza y tonificación se deben potenciar las fibras blancas y en deportes de resistencia (running, ciclismo en ruta, travesías, o sesiones de aerobic suave) el objetivo será potenciar las fibras musculares rojas.
Metabolismo muscular
El músculo necesita energía3, que se suministra en forma de ATP de la siguiente forma en la contracción muscular:
- Se une al puente cruzado para producir la separación de la cabeza de miosina de la actina.
- La hidrólisis activa este puente cruzado permitiendo el desplazamiento de la cabeza de miosina (powerstroke).
- Alimenta la bomba de calcio para introducirlo dentro del retículo sarcoplásmico, “si hay calcio en el sarcoplasma habrá contracción”.
Cuando hay plena contracción y desarrollo de trabajo muscular, la utilización de los sustratos energéticos varía según el tiempo transcurrido:
- Primeros segundos, el organismo utiliza el ATP que tiene el músculo intracelularmente.
- Siguientes segundos, se utiliza la fosfocreatina (donante inmediato de enlaces de fosfato ricos en energía); lo que permite la rápida síntesis de ATP a través de ADP liberado al desplazarse la molécula de miosina. Esto produce creatina que puede ser refosforilada posteriormente. Esta sería la fase inicial de la actividad deportiva en la que actúan las fibras tipo II (motor de arranque).
- Posteriormente se activa la glucolisis anaeróbica, que solamente produce dos ATP de forma muy rápida y reduce el piruvato a través de la enzima lactato deshidrogensa (LDH). Actúan las fibras tipo II, continuando el motor de arranque. El glucógeno muscular, utilizado para la producción de ATP, producirá lactato que puede entrar a través de la LDH en el ciclo de Krebs, la ruta aeróbica a través del piruvato. Cuando esto no ocurre el lactato se acumula.
- Para finalizar tiene lugar la fase aeróbica. Es un proceso muy eficiente, pero lento y largo en la obtención de energía. A través del piruvato por la fosforilación oxidativa (ciclo de Krebs en presencia de oxígeno) se obtienen 38 ATP.
En un principio, a través de la glucosa se obtiene energía ATP de forma rápida, bien sea anaeróbica o aeróbica; pero las grasas y las proteínas se convierten en energía ATP solo de forma aeróbica, es decir, en ejercicios duraderos.
También hay que tener en cuenta el metabolismo intermediario, recordando que este es siempre aeróbico.
- Los hidratos de carbono pueden formar glucosa y aminoácidos no esenciales (con la adición de nitrógeno) pero no pueden formar grasas.
- Las grasas pueden formar glucosa (a través del glicerol) y grasas, pero no pueden formar aminoácidos.
- Las proteínas pueden formar glucosa, a través de los aminoácidos glucogénicos, grasas (aminoácidos cetogénicos) y proteínas.
Prescripción de ejercicio
No es lo mismo si el paciente comienza a hacer ejercicio o es una persona activa con hábitos deportivos que pide asesoramiento. Como pautas generales se deberían de considerar las siguientes:
- La prescripción de ejercicio en un paciente con sobrepeso es totalmente diferente. Si existe sobrepeso siempre se comenzará con ejercicio aeróbico para que el sustrato energético se obtenga a través de las grasas potenciando las fibras tipo I. Se puede intercalar tonificación y fuerza para utilizar las fibras tipo I y IIa en series. A partir de los 50 años, el ejercicio aeróbico conviene hacerlo a días alternos. En el intervalo se recomienda caminar4.
- En personas sin sobrepeso se puede comenzar con trabajo de fuerza y potencia que involucren las fibras musculares tipo IIb o IIx, intercalando también ejercicio aeróbico suave y tonificación. Nunca se realizarán dos sesiones seguidas de fuerza, sino en días alternos. Así mismo, caminar para personas mayores de 50 años sin sobrepeso también es enormemente beneficioso.
Control aeróbico y anaeróbico
La capacidad aeróbica de una persona es el potencial que tiene para realizar todo el trabajo de forma aeróbica, sin superar el umbral anaeróbico. Se llega a este umbral con cargas de trabajo muy cercanas a las que el deportista quede exhausto, coincidiendo con VO₂ máx (capacidad máxima de oxígeno). La potencia crítica es aquella en la que el deportista no se fatiga. Por encima de ella aparece la anaerobiosis5.
En la práctica diaria de una consulta es muy difícil calcular científicamente el test del VO₂ máx, es decir el volumen de oxígeno consumido durante el ejercicio. Este parámetro se calcula mediante calorimetría indirecta. En la actualidad se utiliza para deportistas profesionales y en entrenamiento a alto nivel. Es la forma más científica de calcular la capacidad aeróbica de un deportista.
Otro método muy utilizado en medicina deportiva es el test de lactatos. Se obtienen muestras sanguíneas (lóbulo de la oreja o pulpejo de los dedos) mientras el deportista realiza un test de ejercicio en cicloergómetro o en cinta corredor. A medida que aumenta la intensidad del mismo se mide la concentración de lactato en sangre, para conocer la transición entre la fase aeróbica y anaeróbica en la obtención de energía6. Si la concentración de lactato no aumenta y se mantiene constante, el deportista obtiene la energía de forma aeróbica. Cuando aumente la intensidad del ejercicio se incrementará la concentración hasta llegar al umbral láctico. Estas mediciones ayudan a planificar el entrenamiento del deportista profesional.
En la consulta de medicina estética se puede prescribir ejercicio de forma científica, teniendo en cuanta la edad y la frecuencia cardíaca (FC).
Karvonen, Kentala y Mustala (1957) propusieron que la frecuencia cardíaca máxima (FCM) de un individuo se podría predecir por la fórmula: FCM = 220 ‑ edad7. Posteriormente se hicieron modificaciones de las ecuaciones de predicción de la FCM dependiendo del tipo de ejercicio:
- Correr: 220 ‑ edad.
- Remar: 211 ‑ edad.
- Pedalear en bici estática: 210 ‑ edad.
- Nadar: 205 ‑ edad.
Todas las fórmulas anteriores se estima que tienen un posible error de casi 15 latidos/minuto. No tienen la misma adaptación al deporte todas las personas, aunque tengan la misma edad; dependerá de la adaptación cardiológica al ejercicio y el esfuerzo8. Basta recordar que una persona entrenada tiene una FC en reposo mucho menor que la no entrenada.
Por lo tanto, es preciso adaptar la fórmula de Karvonen basada en la edad, a la frecuencia cardíaca en reposo (FCR), que se obtiene tomando el pulso por la mañana en la cama, justo antes de levantarse, durante tres días para calcular la media.
Conociendo la FC media, la edad y teniendo la intensidad del ejercicio se pueden calcular diferentes intervalos de entrenamiento:
- Intensidades de 60 a 80% de la FCM, corresponden a ejercicio aeróbico (fibras tipo I). Entre el 60 y 70% está la “resistencia aeróbica”, y entre el 70 y 80% la “potencia aeróbica”.
- Intensidades de 80 a 85%, se sitúan entre la potencia aeróbica máxima y el ejercicio anaeróbico (fibras tipo I y IIa): el deportista realiza su ejercicio en ritmo crucero (intensidad alta y constante). Se pierde grasa y se mantiene el tono y la fuerza muscular.
- Intensidades de 85 a 95%, corresponden puramente a metabolismo anaeróbico (fibras IIb y IIx). En este intervalo el entrenamiento es de fuerza y explosión, trabajando series cortas y más próximas a la extenuación.
- Por encima del 95% hay riesgo cardiovascular y, evidentemente, son frecuencias límites nada recomendables para la salud.
En función de lo explicado se prescribe el ejercicio según el objetivo y pauta marcada, basado en la siguiente fórmula:
FC, según el porcentaje de intensidad que se desee alcanzar = (FCM ‑ frecuencia cardíaca en reposo) × porcentaje de intensidad + frecuencia cardíaca en reposo
De modo simplificado sería:
FC % intensidad = (FCM ‑ FCR) × % intensidad + FCR
- FCM es la fórmula de Karvonen simple (220 ‑ edad) o adaptada según tipo de ejercicio.
- FCR es la media calculada de la FC obtenida de la medición de 3 días antes de levantarse de la cama.
- % intensidad es la finalidad u objetivo marcado a cada paciente. Para un ejercicio aeróbico suave o resistencia aeróbica se marcará 70% (es decir 0,7 de porcentaje de intensidad). Para fuerza explosiva en serie de pesas, spinning, sprint o serie de velocidad, se marcará un 85‑90% (0,85 o 0,9 en porcentaje de intensidad).
Ejemplo: Paciente de 50 años al que se le recomienda la práctica de ejercicio suave running o carrera continua, con un ligero sobrepeso. Su frecuencia cardíaca en reposo es de 70 pulsaciones. El objetivo es la pérdida de grasa, realizando series de ejercicio aeróbico entre resistencia y potencia aeróbica. Las series serán de 30 minutos, con cinco minutos de calentamiento. En el período de calentamiento los intervalos de frecuencia cardíaca serán inferiores al 60% (0,6) de intensidad. Una vez comenzada la serie, los primeros diez minutos serán con FC en intensidades de resistencia aeróbica (60‑70%), para pasar posteriormente a potencia aeróbica (70‑80%), y terminar con resistencia aeróbica los últimos diez minutos (60‑70%).
- 5 min, FC en % intensidad: [(220‑50)‑70] x 0,6 + 70 = 130 pulsaciones/min
- 10 min, FC en % intensidad: [(220‑50)‑70] x 0,7 + 70 = 140 pulsaciones/min
- 10 min, FC en % intensidad: [(220‑50)‑70] x 0,8 + 70 = 150 pulsaciones/min
- 10 min, FC en % intensidad: [(220‑50)‑70] x 0,7+ 70 = 140 pulsaciones/min
Se le recomendará un calentamiento por debajo de 130 pulsaciones, 10 minutos de carrera continua entre 130 y 140 pulsaciones (resistencia aeróbica), 10 minutos entre 140 y 150 pulsaciones (potencia aeróbica) y los últimos 10 minutos entre 130 y 140 pulsaciones (resistencia aeróbica). Es recomendable que el paciente lleve un pulsímetro que puede programar (suelen dar señales de alarma cuando se está por debajo o por encima de lo programado), pudiendo adaptar el ritmo y la intensidad a lo planificado. Evidentemente, cuando exista una adaptación cardiológica al deporte, la FCR irá disminuyendo según progresa el entrenamiento. Es conveniente medir la FCR cada 4 meses aproximadamente, para volver a calibrar la frecuencia cardíaca en % de intensidad según la fórmula descrita.
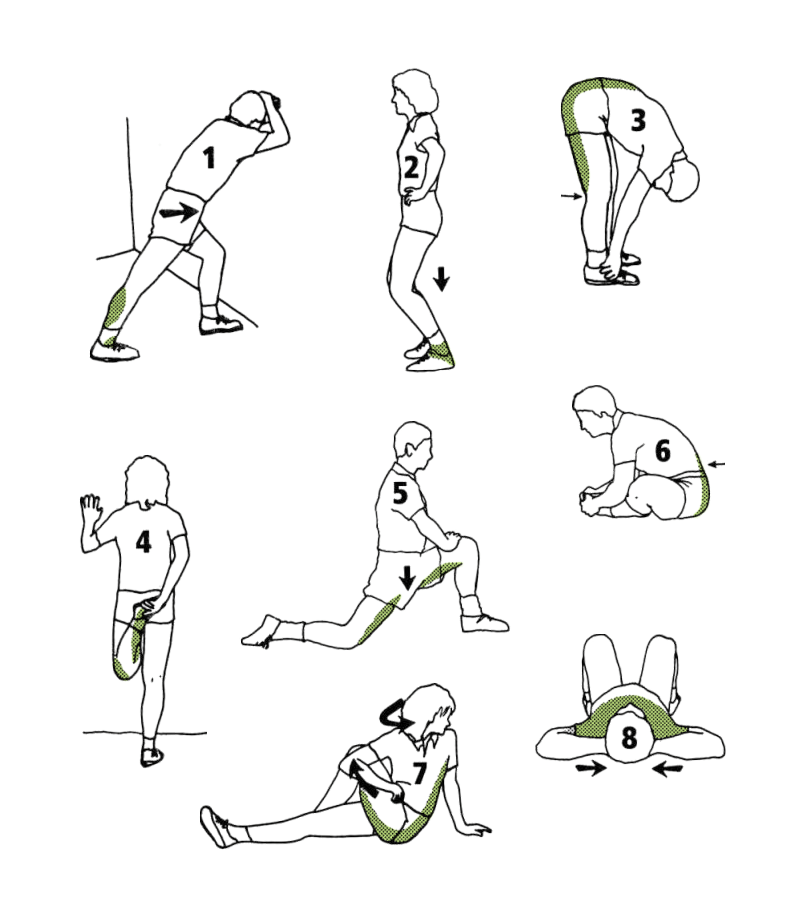
Es recomendable añadir una serie de estiramientos al final del ejercicio; aunque existe mucha controversia sobre el cómo y el cuándo de los mismos. También son recomendables los estiramientos según el grupo muscular que se utilice en ese ejercicio para prevenir lesiones que suele ocurrir a nivel de la unión miotendinosa. En el caso de prevención antes del ejercicio, y con el objetivo añadido de máximo trabajo por ese paquete muscular, el estiramiento de ese grupo muscular debe ser en contracción muscular isométrica excéntrica, para que el tendón y toda la sustancia blanca de tejido conjuntivo puedan llegar a su máxima elongación. Así, ante un salto de baloncesto o una carrera continua, en la que exista un cambio de ritmo, la unión miotendinosa no se verá tan castigada y consecuentemente el riesgo de lesión, será menor). Diversos artículos, hablan de estiramientos en excéntrico de 60 a 90 segundos por grupo a utilizar. En una tabla de estiramientos, las flechas marcadas indican cómo se debe realizar la fuerza para que el ejercicio de estiramiento sea excéntrico (Figura 1). Si no se sigue el sentido de la flecha se realizará una contracción isométrica con tensión constante, no excéntrica.
Adaptación del organismo al deporte
En la adaptación al deporte entran en juego diferentes parámetros, como son:
FC. Según se siga realizando ejercicio físico disminuirá, incluso realizando el mismo trabajo. Es utilizada para el índice de esfuerzo hasta llegar a la FCM, que suele ser de 5 a 10 pulsaciones menor en mujeres5.
Volumen sistólico. Aumenta proporcionalmente a la intensidad del esfuerzo hasta el 40‑60% del consumo máximo de oxígeno por el mayor retorno venoso a la aurícula derecha (“precarga”) y, además, mejora la contractibilidad ventricular, con un vaciado más rápido y con menor resistencia ante la presión de la arteria pulmonar y la aorta (“poscarga”). El aumento posterior a partir del 80‑90% del consumo máximo de oxígeno ya no es tan exponencial, incluso comienza a disminuir6.
Gasto cardíaco. Es el volumen de sangre que expulsa el corazón en un minuto. En reposo es de 5 litros, pero en un deportista entrenado puede llegar a ser incluso de 40‑45 litros. Aumenta mucho en ejercicio suave y muy poco en ejercicio extremo.
Modificaciones del flujo de sangre. En reposo el 50% del gasto cardíaco es utilizado por el hígado, el bazo y los riñones. Durante el esfuerzo el 90% es utilizado por el músculo siendo tan solo el 2% para dichos órganos. El cerebro utiliza siempre el mismo haya o no actividad física. El riego de las arterias coronarias aumentará si el corazón trabaja con el esfuerzo: a mayor trabajo del músculo cardíaco mayor aumento del riego coronario9. En cambio, los pequeños vasos arteriales (arteriolas y capilares) sufren hipoxia relativa porque la mayor parte del gasto es dirigido al músculo.
Tensión arterial. Aumenta la tensión arterial sistólica, incluso antes de realizar un determinado esfuerzo (“respuesta anticipatoria pre ejercicio”). A mayor intensidad de ejercicio más aumento de la tensión arterial sistólica. Sin embargo, la tensión arterial diastólica no se modifica. Evidentemente con el ejercicio aumentará la tensión arterial diferencial. En el territorio capilar hay mayor presión capilar en los músculos que intervienen en ese ejercicio y menor en los inactivos.
Modificaciones plasmáticas. Desde el comienzo del ejercicio se produce una pérdida de volumen sanguíneo hacia el intersticio debido a que, al aumentar la tensión arterial sistólica, se produce un aumento de la presión hidrostática en los capilares. Así, en el primer minuto de esfuerzo se pierde un 10‑20% de plasma por salida del mismo al intersticio. Con calor se produce más pérdida de líquido a través de la sudoración. Todo esto lleva a la hemoconcentración, aumentando relativamente el hematocrito, siendo estable el número de hematíes9. Tras finalizar el ejercicio, aumenta la hormona antidiurética (ADH) y la aldosterona, para recuperar el volumen plasmático, apareciendo la denominada “pseudoanemia del deportista”, en la cual el hematocrito es bajo (40‑45%) pero el número de hematíes es normal.
Función renal. Ya se ha comentado que la sangre va al músculo, produciéndose una disminución del flujo sanguíneo renal10. Con la pseudoanemia y la acción de la ADH y la aldosterona, para expandir el volumen plasmático aparece menos diuresis, con aumento de la reabsorción de sodio y cloro y mayor eliminación de hidrógeno para compensar la acidosis, sobre todo si el ejercicio es anaeróbico. Es de destacar la proteinuria del esfuerzo (mayor a 150 miligramos / 24 horas) debido al aumento de la permeabilidad de la membrana glomerular, que deja pasar moléculas grandes, como las proteínas, que el túbulo no reabsorbe. Esta proteinuria se recupera rápidamente. Puede aparecer la hematuria microscópica causada por los microtraumatismos del deporte de impacto o de grandes esfuerzos (maratón), que suele desaparecer tras cesar el ejercicio.
Mecánica ventilatoria
El aparato respiratorio es el responsable de la introducción del oxígeno en el organismo y de la eliminación del dióxido de carbono producido por el metabolismo. Con la práctica de ejercicio se produce una mayor necesidad de oxígeno y también se debe eliminar más CO₂ producido por el incremento de las vías metabólicas. Estas modificaciones provocan cambios en la ventilación; mientras se hace deporte se ventila más para que la presión parcial de oxígeno se mantenga constante11. Además, la presión de CO₂ en el alveolo debe ser baja, para que se elimine fácilmente. El CO₂ es el regulador del ritmo ventilatorio, si aumenta en sangre se hiperventila, aumentando el ritmo respiratorio; si hay poco, lo contrario. No existe una ventilación límite. Se puede hiperventilar en un esfuerzo máximo incluso 30 veces más que en reposo.
Con el ejercicio se produce un aumento de la frecuencia respiratoria pudiendo llegar hasta 40‑60 respiraciones por minuto; un aumento del volumen corriente (cantidad de aire que se moviliza en cada respiración) y un aumento del volumen espirado por minuto12. Existen parámetros ventilatorios que permiten evaluar la adaptación, la participación del metabolismo anaeróbico produce cierta acidosis metabólica que se verá compensada, entre otros, por una alcalosis respiratoria.
No se debe olvidar que, a partir de una determinada intensidad de ejercicio, es el metabolismo anaeróbico el que cobra importancia, y se produce un aumento de hidrógeno procedente de la disociación del ácido láctico13. Esta acidez metabólica también puede ser compensada con un aumento en la eliminación de CO₂ por los diferentes sistemas tampón.
Afectación del ejercicio sobre el sistema endocrino
Una de las bases para el correcto funcionamiento hormonal es su regulación, cuya finalidad es la de mantener los niveles hormonales dentro de un margen relativamente estrecho. Es un mecanismo básico de regulación o feeback10. Se describirá brevemente el papel que juegan las distintas hormonas que intervienen en el ejercicio.
Prolactina. Es una hormona que aumenta su concentración de forma importante después de haber realizado ejercicio anaeróbico. Incluso en las mujeres con menopausia puede aumentar tras realizar ejercicio. Se debe tener en cuenta por el gran número de casos en los que se ve una prolactina aumentada en una analítica de rutina. Con el ejercicio aeróbico no aumenta, excepto que se llegue a un umbral de esfuerzo importante.
GH. Aumenta con ejercicios aeróbicos de corta y media duración. Hay un patrón “dosis/respuesta”, en el ejercicio aeróbico cuando se incrementa en el tiempo, sin llegar al agotamiento por su duración, se aumentará proporcionalmente la GH.
ACTH y cortisol. Se incrementan tras un ejercicio prolongado de baja intensidad (resistencia aeróbica). Si durante el ejercicio se entra en hipoglucemia, se producirá un aumento de ACTH y cortisol14.
Gonadotrofinas (FSH y LH). El estrés en mujeres deportistas de competición disminuye la LH, produciéndose alteraciones en el ciclo menstrual. En cambio, los entrenamientos de alta intensidad con series, como las pesas, no alteran estas hormonas15.
Hormonas tiroideas. La actividad física aumenta la TSH, sobre todo desde la potencia aeróbica en adelante (70% de FCM). El ejercicio directamente no altera los niveles de T3 y T4, pero hay que tener en cuenta la TSH. A un paciente con hipertiroidismo, o hipotiroidismo recién diagnosticado, no se le debe recomendar la práctica de ejercicio físico estresante hasta normalizar la función tiroidea.
Aldosterona. Se incrementa con ejercicios aeróbicos.
Insulina y glucagón. Ambas poseen un papel determinante en el control de la glicemia durante el ejercicio físico. Durante el ejercicio disminuye la glucosa en sangre y se produce glucogénesis hepática y lipólisis del tejido adiposo (aeróbico). El ejercicio intenso (anaeróbico) aumenta las catecolaminas que, a su vez, aumentan la glucosa con inhibición de la insulina. En la fase de recuperación tras el ejercicio disminuyen las catecolaminas (parasimpático) y aumenta la insulina en sangre.
Estradiol. El exceso de deporte en una mujer delgada con mucho entrenamiento se acompaña de valores basales disminuidos de estradiol, lo que ocasionará amenorrea.
Testosterona. El ejercicio en el sexo femenino aumenta los niveles de testosterona. En el varón, los ejercicios isométricos producirán un aumento de testosterona, dependiendo de la intensidad, la duración y el tipo de entrenamiento16.
Conclusiones
En la consulta de medicina estética se da en numerosas ocasiones la necesidad de recomendar la práctica de ejercicio físico a los pacientes, por lo que es importante conocer la fisiología del ejercicio para asesorar correctamente a los pacientes en la realización del mismo, personalizando el tipo de ejercicio necesario según el objetivo marcado desde el comienzo.
Conocer los parámetros analíticos hematológicos, respiratorios y hormonales que se ven involucrados en la práctica deportiva, aporta mayor seguridad a la hora de prescribir ejercicio desde la práctica diaria de una consulta de medicina estética.
Apéndice. El protagonista se llama Caminar
Caminar es lo más natural de todas las actividades humanas; es lo más simple de todas las actividades físicas; es de las actividades físicas que más adelgaza siempre que la persona lleve un ritmo y no se detenga; es la única actividad física que la persona con sobrepeso puede practicar sin riesgo; es la actividad que menos cansa y que más personas pueden realizar; es la actividad humana que moviliza, al mismo tiempo, el mayor número de músculos y, además, son músculos que consumen más calorías.
Estos músculos son:
- Cuádriceps. Ocupan la parte anterior del muslo y son los músculos más grandes del cuerpo. Levantan e impulsan el muslo y las piernas hacia adelante.
- Isquiotibiales. Situados en la parte posterior del muslo, llevan hacia atrás la pierna y el muslo.
- Glúteos. Músculos muy potentes y voluminosos encargados de acabar el movimiento del paso hacia atrás.
- Abdominales. Participan en el caminar y se contraen en cada paso adelante.
- Gemelos. Músculos de la pantorrilla, más finos, pero de los más activos al andar.
- Músculos secundarios. Músculos de la pelvis, tibiales anteriores, y los que movilizan brazos y hombros.
Caminar es la actividad física que mejor protege frente al envejecimiento, ya que incide sobre el sistema circulatorio, respiratorio, hormonal, mental (con la secreción de endorfinas del placer y la serotonina como antidepresivo), óseo y muscular. Se vivirá más tiempo y en mejor estado si se camina.
¿Cómo se debe caminar?
Andar a paso ligero, en forma de alerta (como si se tuviera que ir a recoger un paquete antes de trabajar, y no hubiera tiempo que perder) en la zona de resistencia aeróbica (fibras tipo I) o posteriormente en potencia aeróbica (fibras tipo I).
Además, si se puede:
- Andar a paso digestivo, caminar justo después de comer aumenta en un 30% el gasto calórico.
- Andar pensando en los músculos de atrás: quiere decir que cuando se anda, sólo pensamos en los músculos anteriores, por lo que solo se trabajan estos (cuádriceps, abdominales y tibial anterior), olvidando los posteriores (glúteos, parte posterior del muslo). Cuando el pie finalice su paso hacia delante y vuelva a la vertical y la sobrepase pasivamente para empezar el paso atrás, hay que ocuparse de él para que sea un tiempo activo. Para ello, en vez de dejar que el pie remonte hacia lo alto como un péndulo, se debe mantener en el suelo forzando como una contracción del glúteo, y de los isquiotibiales. Así se doblan las calorías consumidas y se trabaja la parte posterior olvidada.
- Caminar en posición erguida e ir así por la vida, con la cabeza alineada con el pecho y el cuello bien estirado, los hombros liberados hacia atrás y hacia abajo.
Bibliografía
- MacIntosh BR, Gardiner P, McComas AL. Skeletal Muscle: Form and Function Human Kinetics. 2nd ed. 2006.
- Needham DM. Biochemistry of muscle. Editor(s): Geoffrey H. Bourne, Physiology and Biochemistry (Second Edition), Academic Press, 1973, Pages 363‑415. https://doi.org/10.1016/B978-0-12-119103-0.50015-0
- Hargreaves M, Spriet LL. Exercise Metabolism. Human Kinetics. 2nd ed. 2006.
- Dukan P. No consigo adelgazar. 5ª ed. Ed. Integral; 2010. p. 254‑300.
- Barbany JR. Metabolismo general orgánico durante el ejercicio: consumo de oxígeno y producción de CO2. En: Fundamentos de fisiología del ejercicio y del entrenamiento. Ed. Barcanova, Temas Universitarios; 1990. p.129‑56.
- Barbany JR. Adaptaciones funcionales específicas al ejercicio libre. En: Fundamentos de fisiología del ejercicio y del entrenamiento. Ed. Barcanova, Temas Universitarios. 1990. p.161‑246.
- Karvonen MJ, Kentala E, Mustala O. The effects of training on heart rate; a longitudinal study. Ann Med Exp Biol Fenn. 1957;35(3):307‑15.
- Guyton AC. Fisiología del deporte. En: Ed. Interamericana / McGraw/Hill. Tratado de Fisiología Médica. 8ª ed.; 1992. p. 981‑91.
- López Chicharro J, Fernández A. Respuestas y adaptaciones hematológicas al ejercicio. En: López J, Fernández A. Fisiología del ejercicio Ed. Panamericana. 1995. p. 111‑27.
- García Miranda R, Rojo Ortega JM. Función renal y ejercicio físico. En: González Gallego J. Ed. Fisiología de la actividad física y del deporte Interamericana/McGraw Hill. 1992. p.223‑33.
- Barberá JA. Estructura y función del aparato respiratorio. En Tresguerres JAF. Fisiología Humana. Ed. Interamericana/McGraw Hill. 1999.p. 602‑10.
- Lamb DR. La fisiología de la resistencia aeróbica. En Ed. Macmillan. Fisiología del ejercicio: respuestas y adaptaciones. Publishing Co. Inc. 1978. p.188‑211.
- McArdle WD. Sistemas de suministro y utilización de la energía. En Fisiología del ejercicio. Energía, nutrición y rendimiento humano Alianza Editorial.; 1990. p. 209‑345.
- Beaven CM, Gill ND, Cook CJ. Salivary testosterone and cortisol responses in professional rugby players after four resistance exercise protocols. J Strength Cond Res. 2008 Mar;22(2):426‑32. https://doi.org/10.1519/JSC.0b013e3181635843
- Di Luigi L, Guidetti L, Baldari C, Fabbri A, Moretti C, Romanelli F. Physical stress and qualitative gonadotropin secretion: LH biological activity at rest and after exercise in trained and untrained men. Int J Sports Med. 2002 Jul;23(5):307‑12. https://doi.org/10.1055/s-2002-33149
- Daly W, Seegers CA, Rubin DA, Dobridge JD, Hackney AC. Relationship between stress hormones and testosterone with prolonged endurance exercise. Eur J Appl Physiol. 2005 Jan;93(4):375‑80. https://doi.org/10.1007/s00421-004-1223-1

