El ácido poli-L-láctico en el modelado
no quirúrgico
de la región glútea
modeling of the gluteal region
Introducción
La remodelación corporal y, en concreto, de la región glútea es una demanda frecuente entre nuestros pacientes; la práctica de este procedimiento se ha popularizado y se conoce como “lifting brasileño de glúteos”1. Los tratamientos propuestos para la proyección y el modelado estético de la zona glútea han sido constantes, y se debe la primera comunicación a Pitanguy (1964)2. Desde entonces se han descrito múltiples procedimientos quirúrgicos, unos basados en la colocación de prótesis y otros, más actuales, en el denominado lipofilling o modelado mediante grasa autóloga. Ningún procedimiento quirúrgico está exento de riesgos; habiéndose informado de embolismo pulmonar o infección de la zona donante o receptora al utilizarse grasa autóloga3,4. El remodelado con grasa no se considera la mejor opción en pacientes con gran desarrollo de la masa muscular glútea, y más si se acompaña de un índice de masa corporal (IMC) bajo.
La transferencia de grasa a la zona glútea precisa de obtención previa mediante liposucción de una zona dadora, que suele ser la región abdominal; el volumen varía entre 100 y 400 ml por cada glúteo5,6. Sin embargo, las prótesis de glúteos pueden estar indicadas cuando se necesita una proyección posterior de más de 2 cm de manera localizada y concentrada en alguna zona de la nalga. Los implantes de glúteos también pueden presentar importantes complicaciones, y deben indicarse en pacientes bien seleccionados y realizarlos personal con apropiado entrenamiento3,5. En relación a lo antedicho, se han propuesto alternativas menos invasivas, como el empleo de APLL para la remodelación de glúteos7. También se ha comunicado sobre otras técnicas realizadas con ácido hialurónico y resultados satisfactorios, aunque limitados en el tiempo8,9.
Ácido poli‑L‑láctico y protocolo de utilización
Se presenta en viales en forma de polvo microcristalino liofilizado (Sculptra®, Galderma; Lausanne, USA). Cada vial contiene 367,5 mg de APLL (40,8%), carboximetilcelulosa (24,5%) como emulsionante, y manitol no pirógeno (34,7%) para mantener la osmosicidad de la mezcla. Para la reconstitución se añadieron, a flujo lento y constante, 10 ml de agua bidestilada mediante aguja 18G desde una jeringa Luer-Lock. Es importante evitar la dispersión de partículas y no facilitar su adherencia al cristal o la parte interna del tapón. El vial no debe agitarse durante su reconstitución, debe esperarse su completa hidratación, dejándolo reposar durante un mínimo de 2 horas. Particularmente, preferimos un reposo más prolongado, hasta 48 horas a temperatura no superior a 30°C10,11.
Inmediatamente antes de su utilización, se agita el vial con suavidad manteniéndolo en posición vertical hasta que la solución sea uniforme y translúcida10. De esta forma se obtendrá una disolución homogénea que evitará obstrucciones en la aguja y/o la posible formación de nódulos después de la inyección.
El APLL es un polímero sintético biocompatible y biodegradable de la familia de los alfa-hidroxiácidos, cuyas micropartículas tienen un tamaño de 40 a 63 micras de diámetro10. Está indicado para aumentar el volumen de zonas deprimidas o depresiones cutáneas como surcos, arrugas, pliegues y/o cicatrices de la piel. También se emplea para la corrección de grandes defectos de volumen ligados a pérdida de grasa facial (lipoatrofia). Con las inyecciones de APLL puede conseguirse una proyección tridimensional de la zona tratada, sin sobrecorregir. Si se necesita más volumen se realizarán sesiones adicionales de tratamiento, siendo habitual protocolizar 3 o 4 sesiones de tratamiento, con 6 a 8 semanas de intervalo entre ellas11.
El plano de inyección aconsejable es el subdérmico o subcutáneo, tanto con la técnica de tunelización como de depósito. Si al inyectar se observa blanqueamiento de la piel, es indicativo de que se realiza superficialmente; en cuyo caso la infiltración se detendrá de forma inmediata, masajeando la zona de forma enérgica12.
Anatomía y evaluación de la región glútea
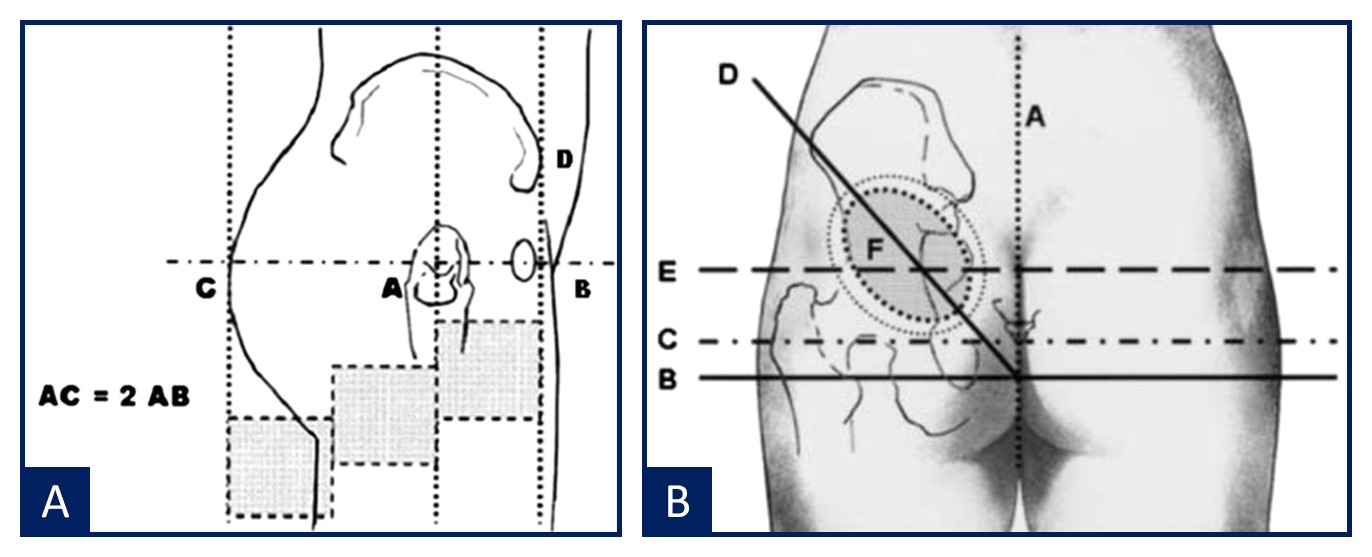
El conocimiento anatómico de la zona contribuirá de forma decidida a planificar del modo más adecuado la modelación del área glútea. Se ha tenido en cuenta el análisis antropométrico de Cuenca-Guerra (2004) porque ayuda a determinar la proyección de los glúteos13. Considera 4 puntos de demarcación: A, en relación a la espina ilíaca anterior; B, corresponde al trocánter mayor; C, es el punto de máxima proyección del glúteo; D, sínfisis del pubis o tuberosidad isquiática (Figura 1).

Avendaño-Valenzuela (2010), en un amplio estudio sobre 800 pacientes14, dividió la región glútea en 6 zonas: zona I, corresponde a la parte baja de la espalda e incluye el triángulo sacro, más hundido que los planos adyacentes; zona II o supralateral del glúteo y el flanco; zona III o medial externa, en relación a la inserción del glúteo mayor, en algunos casos exhibe una depresión lateralizada, no susceptible de liposucción bajo riesgo de masculinizar el glúteo; zona IV o inferior externa, trocánter mayor y pliegue subglúteo; zona V, muslo posterior e interno que forma parte de la llamada “banana”; por último, la zona VI o zona de proyección o marco del glúteo que posee unas características propias (Figura 2).
Posteriormente Mendieta (2011) pondera el papel que juegan las zonas limítrofes: cadera, región trocantérea, zona supraglútea y subglútea o banana15,16. El denominado marco glúteo contribuye a tener una visión de conjunto, pues cualquier intervención sobre la zona debe proporcionar armonía, lo que precisa respetar el equilibrio del conjunto, atendiendo a las zonas que puedan presentar deformidades y/o lipodistrofia. Definió 4 formas de marco glúteo: en A, cerrada desde trocánter hacia la cadera, considerada la más armónica entre los caucásicos; en V, forma invertida a la anterior; en H o forma cuadrada; en O, forma redondeada, más frecuente en afroamericanas (Figura 3). Tanto en la forma de V (abierta hacia la cadera) como en la H (cuadrada) consideramos que ha de rellenarse la depresión trocantérea. Mientras que en la forma A (abierta hacia los trocánteres) y O (redonda) merecen valorarse bien para su adecuado equilibrio16.

Material y método
Tipo de paciente
El tratamiento que se propone puede realizarse en cualquier paciente. No obstante, la segmentación de edad debe tenerse presente, ya que se obtendrán mejores resultados en pacientes más jóvenes, y/o que no presenten deformidades que esta técnica no puede salvar. Si el paciente desea realzar los glúteos con grandes volúmenes, una técnica quirúrgica será más apropiada16. Cuando los pacientes son de edad más madura, las deformidades propias de la lipodistrofia avanzada, unido a la flacidez y caída gravitacional de los tejidos, hará que sean candidatos poco apropiados, a los que será difícil proporcionarles un resultado satisfactorio14,15.
En este estudio inicial se trataron 20 pacientes, de 27 a 54 años de edad (51,8 ± 7,1). Todos los pacientes firmaron el correspondiente consentimiento informado específico antes de someterse a tratamiento con APLL, entendiendo bien el propósito, características y limitaciones de la técnica.
Anestesia
Es importante que el procedimiento sea lo más confortable posible. Por ello se citaron a los pacientes 45 o 60 minutos antes del procedimiento para aplicar anestesia tópica sobre la zona a tratar (Emla®, Aspen Pharma, Dublín, Irlanda). También contribuye al confort añadir 1 ml de lidocaína 2% al vial de Sculptra® 1 hora antes de proceder al tratamiento. El vial será convenientemente agitado para homogeneizar la nueva mezcla.
Una vez marcados los puntos de entrada, previamente a la inyección del producto, se infiltró lidocaína 2% sin vasoconstrictor, en nuestra opinión la epinefrina provoca vasoconstricción, que puede prolongarse largo tiempo, con la consiguiente hipoxemia local y el retraso de la puesta en marcha de los mecanismos reparativos. Tampoco somos partidarios de emplear técnica tumescente para no alterar el contorno de la zona que se ha de corregir.
Técnica de inyección
El paciente permaneció en bipedestación y descalzo para marcar de forma correcta los puntos de abordaje, se delimitaron también las zonas deprimidas, para que el cambio a decúbito prono no alterara la apariencia de las zonas; en esta posición se procedió con la antisepsia de limpieza con clorhexidina 5%. Inmediatamente después se anestesiaron los puntos de entrada para introducir la aguja guía que abrirá paso a una cánula de calibre 22G y 70 mm de longitud (FMC, Grand Aespio, Seul, South Corea). La cánula se conectó a una jeringa provista de sistema de bloqueo roscado (BD Luer-Lock, New Jersey, USA).
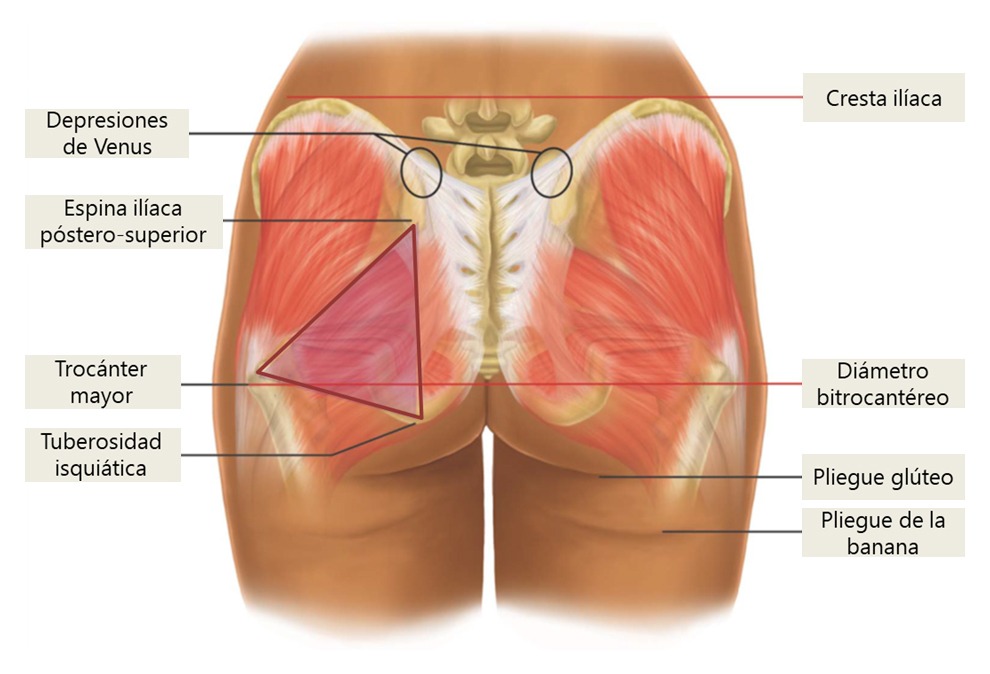
Una vez insertada la cánula, y tras alcanzar el plano subdérmico, se procedió a inyectar el APLL mediante maniobras de tunelización en abanico para hacer pequeños depósitos a lo largo del recorrido con un movimiento de vaivén constante, prestando atención a no acumular producto junto al punto de entrada. Es importante no forzar el paso de la cánula sobre los puntos de resistencia que pueda ofrecer el tejido; en este caso es preferible iniciar un nuevo trazado. La angulación de la cánula respecto al plano superficial debe mantenerse en unos 30°, ya que de ningún modo se deben hacer depósitos superficiales, por las posibles irregularidades secundarias; tampoco debe penetrarse a planos profundos o intramusculares, teniendo especial cuidado en el denominado triángulo de peligro9,16,17, a fin de no lesionar paquetes vasculares ni nerviosos (Figura 4). La mano contralateral servirá de guía para el control de los detalles mencionados.
Cuando se tratan depresiones importantes es aconsejable realizar primero pases sucesivos de la cánula sin hacer depósitos de APLL, tratando de destruir los anclajes fibrosos a la piel; pudiendo ser útiles el empleo de cánulas disectoras18. Si no se realizan esas maniobras, los anclajes permanecerán, y se corre el riesgo de acentuar los defectos al efectuar los depósitos. Asimismo, se obtienen mejores resultados si los abanicos se realizan desde distintos ángulos y se entrecruzan, tanto al tunelizar en seco, como al efectuar el depósito de producto. Si todavía quedaran zonas deprimidas, se pueden realizar depósitos puntuales con aguja de calibre 25G, teniendo la precaución de inyectar en el plano adecuado pequeños volúmenes, nunca superiores a 0,2 ml de APLL. Los puntos de inyección conviene separarlos 1 cm. También pueden realizarse inyecciones retrotrazantes en pequeños abanicos; la punta de la aguja servirá como disector, aunque el riesgo de equimosis será mucho mayor.
En todo momento debe mantenerse control visual y por palpación de las áreas de tratamiento, verificando que los depósitos sean uniformes. En ocasiones, es preciso incorporar al paciente para valoración y mejor control del curso del tratamiento. El procedimiento puede hacerse alternativamente en el lado derecho y el izquierdo, o bien realizar uno y después el contralateral. En cualquier caso, ha de lograrse la máxima simetría posible, lo que no quiere indicar que baste con que las cantidades de producto sean iguales. Conviene disponer de viales suficientes para completar satisfactoriamente la primera sesión. No obstante, tal como ya se ha mencionado, al paciente se le habrá informado previamente de que, al menos, necesitará de 3 sesiones para un resultado adecuado. No hay que olvidar que el APLL aporta volumen y firmeza a las zonas tratadas, pero lo hace de forma progresiva debido a la formación de nuevo colágeno9.
La duración del tratamiento suele oscilar de una hora a hora y media, y los resultados pueden alcanzar los 2 años, pudiendo prolongarse en el tiempo si se efectúa una sesión de recuerdo cada año.
Inmediatamente después del tratamiento se aplicó crema antibiótica (Fucibet® crema, Leo Pharma, Barcelona) sobre los puntos de abordaje. La piel de los glúteos es rica en glándulas sebáceas y el agente bacteriostático ayudará a controlar la posible proliferación bacteriana para prevenir la infección local.
Es muy importante masajear la zona tratada, siendo conveniente que lo realice el propio médico o personal bien entrenado. Debe hacerse de manera apropiada y durante 5 minutos por cada lado. Esto contribuye a la distribución homogénea del producto, evitando la formación de nódulos o pápulas, proporcionando un aspecto natural.
Recomendaciones al paciente
A todos los pacientes se les aconsejó aplicarse la crema antibiótica mencionada, previa limpieza con solución antiséptica de clorhexidina, los primeros días posteriores al tratamiento. Se insistirá en que deben realizar masaje en el domicilio siguiendo la regla del 5: 5 minutos por lado, 5 veces al día, 5 días consecutivos.
Después del procedimiento, y mientras dure la inflamación, el paciente no realizará ejercicio físico intenso, evitando el sol y/o la exposición a rayos UVA. También es conveniente advertirle sobre no realizar tratamientos adicionales, en las mismas zonas hasta completar las sesiones, con otros inductores de colágeno, como policaprolactona, o colocación de cualquier tipo de hilos sean de poliláctico o de polidioxanona.
Efectos adversos y complicaciones
Pueden aparecer efectos no deseados o complicaciones, por lo que se aconseja conocer bien la anatomía y dominar la técnica de inyección en razón de minimizar riesgos. Ahora bien, como en todo procedimiento puede producirse alguno de los que se mencionarán.
- Infección. Es importante tomar las medidas de asepsia y antisepsia durante y después del tratamiento.
- Asimetría. Muy aconsejable el estudio previo y la toma de fotografías, pues el paciente puede tener una asimetría que pasaría desapercibida si no se valorara adecuadamente.
- Equimosis. Resultado de la lesión de pequeños vasos, tanto al realizar el punto de entrada, como posteriormente. Es una zona muy vascularizada, por lo que debe evitarse el deslizamiento brusco de la cánula. Obviamente, si se realizan trayectos con aguja es más probable. Los hematomas son posibles, pero obedecen a emplear una técnica inapropiada.
- Pápulas y nódulos. Para su prevención es importante limitar el tratamiento al plano apropiado, masajear la zona y romper la fibrosis asociada a la hidrolipodistrofia, de especial importancia en la edad avanzada. Suelen aparecer cuando se inyecta en planos muy superficiales. Caso de que resulten no solo palpables, sino también visibles, debe inyectarse suero salino con agua bidestilada y lidocaína.
- Necrosis. Para prevenirla deben seguirse las recomendaciones mencionadas de emplear cánula, ejercer poca presión y liberar pequeños volúmenes de producto. Debe haber en consulta nitroglicerina en pasta y hialuronidasa.
Resultados
Inmediatamente después del procedimiento la zona tratada aparece edematizada debido al depósito de agua empleada como disolvente del APLL, además de la reacción inflamatoria inducida. Tanto el agua como la inflamación desaparecerán en unas 2 semanas, lo que debe advertirse al paciente ya que los efectos iniciales del tratamiento no serán tan notorios. Basta recordar que la neocolagénesis empezará de 30 a 35 días después del tratamiento, y más tarde a mayor edad. Los resultados serán notables a partir de la segunda sesión y se consolidarán con la tercera.
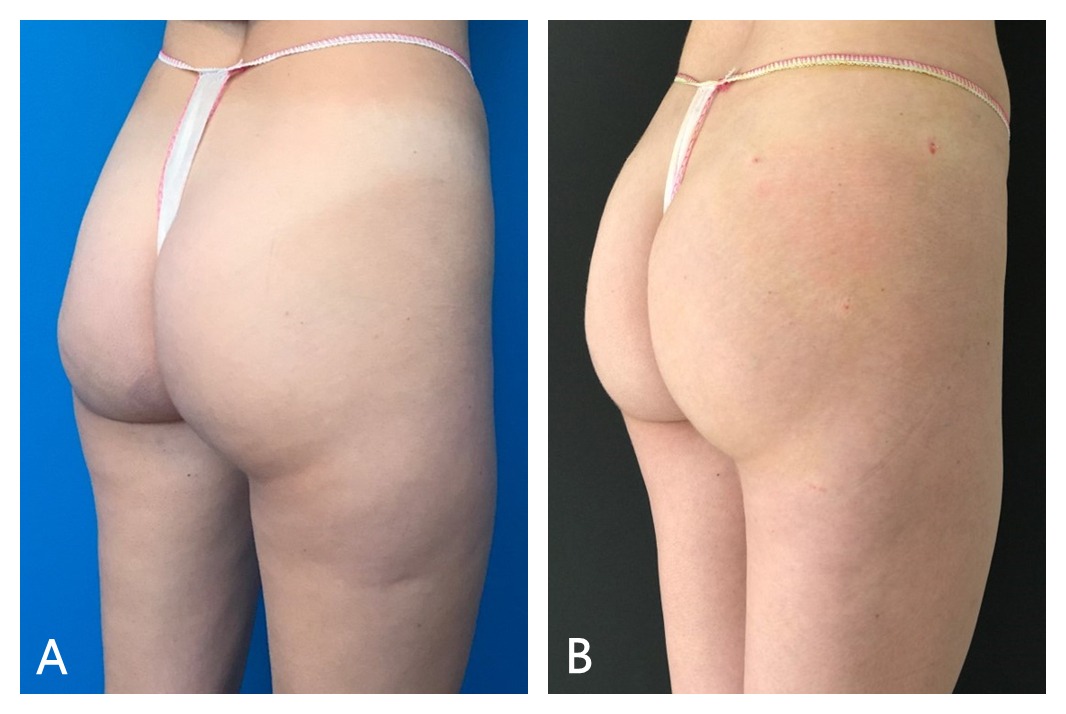
Puede apreciarse como en pacientes jóvenes, con buen estado de la piel, el tratamiento se muestra muy efectivo, con buena proyección del glúteo inmediatamente después de la segunda sesión de tratamiento de las 3 previstas (Figura 5).
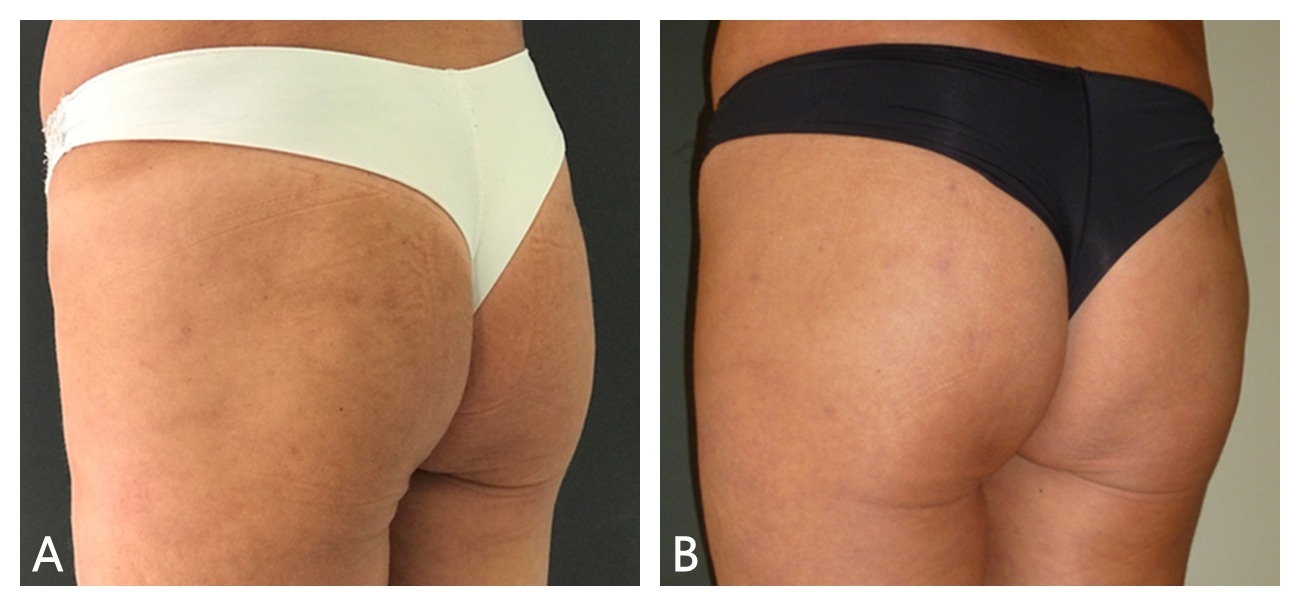
El siguiente caso que se presenta, paciente de 50 años, puede apreciarse una definición más rotunda de los glúteos, relleno de las depresiones y mejor tonicidad de la piel después de 3 sesiones de infiltración (Figura 6). También se obtuvo una buena respuesta en el siguiente caso, con muy buena definición del marco y proyección de los glúteos; así como de la textura y firmeza de la piel (Figuras 7 y 8).


Se tuvo en cuenta la satisfacción de los pacientes con el tratamiento realizado, tras pedirles su valoración en el control realizado un mes después de la última sesión de tratamiento. De los pacientes tratados, un 85%17 manifestaron estar satisfechos o muy satisfechos con los resultados obtenidos.
Discusión
El APLL supone una alternativa no quirúrgica y mínimamente invasiva para la remodelación de la región glútea. El APLL, a diferencia de otros materiales de relleno inyectable, actúa restaurando volumen e induciendo neocolagénesis, especialmente en la dermis, pero también reforzando la arquitectura fibrilar de los septos en el tejido graso10,11,16.
Se debe ser muy cuidadoso en la evaluación de la zona y valorar adecuadamente las posibilidades reales de mejoría que pueden ofrecerse a los pacientes. No siempre es cuestión de añadir, y de acuerdo con Mendieta, hay que contar con la posibilidad de quitar16. En los tratamientos de defecto de volumen a nivel de la parte superior, tercio medio y zona supratrocantérea del glúteo, puede estar perfectamente indicado el empleo de APLL. Por el contrario, no estaría recomendado a nivel de las depresiones sacras ni tampoco en la zona inferior del glúteo, ya que podría acentuar la sensación de descolgamiento, por lo que habría que limitarse a pequeños depósitos y correcciones puntuales.
También deberían tenerse en cuenta las diferencias culturales, más allá de los criterios propiamente médicos19. En ese sentido, las correcciones con cantidades discretas de APLL ayudarán a realzar cambios moderados de la región glútea, a diferencia de los resultados más rotundos cuando se emplea de forma sistemática la liposucción y/o el aumento con grasa20. Igualmente determinante, como ya comentamos, resulta la edad. Aunque otros factores influyentes serían el género y la distribución de grasa en la zona20; en ese sentido cobrará relevancia el estudio ecográfico para planificar una remodelación más eficaz de la región glútea. Por último, pero no menos importante, es que se mantenga el llamado índice cintura cadera (ICC), proporción entre la circunferencia de la cadera y la de máxima proyección del glúteo, que sería de 0,7 en el ideal femenino, obviamente sujeto a las diferencias culturales antes mencionadas19,21. Respecto del IMC, sería recomendable que se mantuviese entre 18,5 a 25; con un IMC por debajo, y cuando hay poca grasa subcutánea el paciente es mal candidato a cualquier procedimiento, mientras que por encima hay que ser cuidadosos para no aumentar la desproporción del ICC13‑16,20,21.
Los pacientes no siempre tienen expectativas realistas o desconocen las posibilidades de tratamiento que se les puede ofrecer. Cuando se emplea APLL, aunque los resultados en muchos casos podrían calificarse de modestos, para muchos pacientes son muy satisfactorios. Cierto que, si desea un gran realce de los glúteos, se les debería aconsejar prótesis y/o lipotransferencia. Aunque ambos procedimientos no están exentos de importantes complicaciones; desde contractura capsular de las prótesis en el caso de emplear implantes hasta tasas elevadas de mortalidad por embolismo graso vascular o pulmonar cuando se emplea lipotransferencia22‑24.
Tampoco parece aconsejable recomendar el polimetil-metacrilato como sustancia de relleno y volumen, a pesar de la importante casuística que exhiben algunos autores25. En nuestro medio es relativamente frecuente que su empleo dé lugar a formación de granulomas por reacciones inmunológicas retardadas que suelen requerir repetidas intervenciones quirúrgicas o láser para extraer el material (datos no publicados).
Queda por comentar sobre cuales sería las cantidades y diluciones más apropiadas para lograr resultados satisfactorios9. En el tratamiento inicial de la lipodistrofia asociada a los retrovirales y/o del rejuvenecimiento facial, las cantidades aconsejadas de agua bidestilada para hidratar el APLL fueron variables, de 5 a 6 ml más 1 ml de lidocaína 2% añadida antes de proceder a inyectar11. Dadas las dificultades asociadas a esa dilución, la obstrucción frecuente de la aguja y la fuerza de extrusión variable, se aumentó la disolución hasta los valores que se emplean de manera habitual, que son los que hemos utilizado.
Sin embargo, Lin et al (2020) proponen una dilución de 10 ml de agua bidestilada de 24 a 72 horas antes del procedimiento, añadiendo 1 ml de lidocaína 2% más 10 ml de suero salino 1 hora antes de inyectar9,10. Cabe preguntarse si al diluir tanto el APLL tendrá los mismos y duraderos efectos sobre la estimulación del fibroblasto y la nueva producción de colágeno.
Conclusiones
Las inyecciones de APLL para el remodelado de la región glútea consiguen resultados de alta satisfacción para los pacientes tratados, con escasos y leves efectos secundarios.
Es muy importante la selección del paciente, realizar una exploración previa meticulosa y entender bien la anatomía de la zona a tratar para evitar efectos adversos innecesarios.
El paciente debe ser consciente de que los resultados no son inmediatos, sino que requieren de varias sesiones para alcanzar un resultado satisfactorio.
Somos conscientes de la limitación de la muestra tratada, por lo que se precisarán nuevos estudios con muestras amplias de pacientes a fin de validar un tratamiento que muestra resultados prometedores.
Bibliografía
- Del Vecchio DA, Rohrich RJ. A Changing Paradigm: The Brazilian Butt Lift Is Neither Brazilian Nor a Lift - Why It Needs To Be Called Safe Subcutaneous Buttock Augmentation. Plast Reconstr Surg. 2020; 145(1):281‑283. https://doi.org/10.1097/PRS.0000000000006369
- Pitanguy I. Trochanteric lipodystrophy. Plast Reconstr Surg. 1964; 34:280‑286. https://doi.org/10.1097/00006534-196409000-00010
- Aslani A, Del Vecchio DA. Composite Buttock Augmentation: The Next Frontier in Gluteal Aesthetic Surgery. Plast Reconstr Surg. 2019; 144(6):1312‑1321. https://doi.org/10.1097/PRS.0000000000006244
- Oberlin D, Lynam K, Douglass M. Granulomatous reaction to autologous gluteal fat transfer. JAAD Case Rep. 2019; 5(6):522‑524. https://doi.org/10.1016/j.jdcr.2019.03.020
- Cansancao AL, Condé-Green A, Gouvea Rosique R, Junqueira Rosique M, Cervantes A. "Brazilian Butt Lift" Performed by Board-Certified Brazilian Plastic Surgeons: Reports of an Expert Opinion Survey. Plast Reconstr Surg. 2019; 144(3):601‑609. https://doi.org/10.1097/PRS.0000000000006020
- Sadideen H, Akhavani M, Mosahebi A, Harris PA. Consensus research priorities for "Brazilian Butt Lift" (BBL) in the UK: A BAAPS‑led Delphi survey of expert clinicians and researchers. J Plast Reconstr Aesthet Surg. 2020; 73(2):391‑407. https://doi.org/10.1016/j.bjps.2019.10.008
- Mazzuco R, Sadick NS. The Use of Poly‑L-Lactic Acid in the Gluteal Area. Dermatol Surg. 2016; 42(3):441‑443. https://doi.org/10.1097/DSS.0000000000000632
- Oranges CM, Tremp M, di Summa PG, et al. Gluteal Augmentation Techniques: A Comprehensive Literature Review. Aesthet Surg J. 2017; 37(5):560‑569. https://doi.org/10.1093/asj/sjw240
- Lin MJ, Dubin DP, Khorasani H. Poly‑L-Lactic Acid for Minimally Invasive Gluteal Augmentation. Dermatol Surg. 2020; 46(3):386‑394. https://doi.org/10.1097/DSS.0000000000001967
- Lin MJ, Dubin DP, Goldberg DJ, Khorasani H. Practices in the Usage and Reconstitution of Poly‑L-Lactic Acid. J Drugs Dermatol. 2019; 18(9):880‑886.
- Alessio R, Rzany B, Eve L, et al. European expert recommendations on the use of injectable poly‑L-lactic acid for facial rejuvenation. J Drugs Dermatol. 2014; 13(9):1057‑1066.
- Haddad A, Menezes A, Guarnieri C, et al. Recommendations on the Use of Injectable Poly‑L-Lactic Acid for Skin Laxity in Off‑Face Areas. J Drugs Dermatol. 2019; 18(9):929‑935.
- Cuenca-Guerra R, Quezada J. What makes buttocks beautiful? A review and classification of the determinants of gluteal beauty and the surgical techniques to achieve them. Aesthetic Plast Surg. 2004; 28(5):340‑347. https://doi.org/10.1007/s00266-004-3114-6
- Avendaño-Valenzuela, G. Contorno de la región glútea. Conceptos actuales y propuesta de clasificación. Cir.plást. iberolatinoam. 2010; 36(3): 239‑245.
- Mendieta C. The Art of Gluteal Sculpting. Quality Medical Publishing. St Louis, MO. 2011. ISBN‑10: 1576262650. https://doi.org/10.1177/1090820X12471676
- Mendieta C, Stuzin JM. Gluteal Augmentation and Enhancement of the Female Silhouette: Analysis and Technique. Plast Reconstr Surg. 2018; 141(2):306‑311. https://doi.org/10.1097/PRS.0000000000004094
- Byun SY, Seo KI, Shin JW, et al. Objective Analysis of Poly‑L-Lactic Acid Injection Efficacy in Different Settings. Dermatol Surg. 2015; 41 Suppl 1:S314‑S320. https://doi.org/10.1097/DSS.0000000000000552
- Toledo LS. Gluteal augmentation with fat grafting: the Brazilian buttock technique: 30 years' experience. Clin Plast Surg. 2015; 42(2):253‑261. https://doi.org/10.1016/j.cps.2014.12.004
- Roberts TL 3rd, Weinfeld AB, Bruner TW, Nguyen K. "Universal" and ethnic ideals of beautiful buttocks are best obtained by autologous micro fat grafting and liposuction. Clin Plast Surg. 2006; 33(3):371‑394. https://doi.org/10.1016/j.cps.2006.05.001
- Cárdenas-Camarena L, Durán H. Improvement of the Gluteal Contour: Modern Concepts with Systematized Lipoinjection. Clin Plast Surg. 2018; 45(2):237‑247. https://doi.org/10.1016/j.cps.2017.12.005
- Frank K, Casabona G, Gotkin RH, et al. Influence of Age, Gender and Body Mass Index on the Thickness of the Gluteal Subcutaneous Fat - Implications for Safe Buttock Augmentation Procedures [published online ahead of print, 2019 Apr 9]. Plast Reconstr Surg. 2019. https://doi.org/10.1097/PRS.0000000000005707
- Mofid MM, Teitelbaum S, Suissa D, et al. Report on Mortality from Gluteal Fat Grafting: Recommendations from the ASERF Task Force. Aesthet Surg J. 2017; 37(7):796‑806. https://doi.org/10.1093/asj/sjx004
- Shah B. Complications in Gluteal Augmentation. Clin Plast Surg. 2018; 45(2):179‑186. https://doi.org/10.1016/j.cps.2017.12.001
- Ramos-Gallardo G, Orozco-Rentería D, Medina-Zamora P, et al. Prevention of Fat Embolism in Fat Injection for Gluteal Augmentation, Anatomic Study in Fresh Cadavers. J Invest Surg. 2018; 31(4):292‑297. https://doi.org/10.1080/08941939.2017.1321703
- Chacur R, Sampaio Menezes H, et al. Gluteal Augmentation with Polymethyl Methacrylate: A 10‑year Cohort Study. Plast Reconstr Surg Glob Open. 2019; 7(5):e2193. https://doi.org/10.1097/GOX.0000000000002193


